Il secondo tumore maligno più comune nelle donne dopo i tumori al seno è il cancro del collo dell’utero. La patologia colpisce 8-11 donne su 100mila. Ogni anno in tutto il mondo vengono registrati fino a 600mila nuovi casi di malattia.
I segni del cancro cervicale si sviluppano più spesso in pazienti di età superiore ai 40 anni. Il rischio di ammalarsi in questo gruppo è 20 volte superiore rispetto alle ragazze di 25 anni. Circa il 65% dei casi si riscontra nella fascia di età 40-60 anni, il 25% nella fascia 60-69 anni. Le prime fasi della patologia vengono rilevate più spesso nelle donne di età compresa tra 25 e 40 anni. In questo caso la malattia può essere facilmente curata, quindi è molto importante farsi visitare regolarmente da un ginecologo.
In Russia, gli stadi iniziali di questa patologia si registrano nel 15% dei pazienti, i casi avanzati nel 40% dei pazienti che hanno presentato domanda per la prima volta.
Cause e meccanismi di sviluppo
Carcinoma cervicale: cos'è? Secondo la definizione dell'Organizzazione Mondiale della Sanità, è un tumore maligno che origina dalle cellule dello strato che riveste la superficie dell'organo dall'esterno, cioè l'epitelio.
La medicina moderna non dispone ancora di dati sufficienti per parlare con sicurezza dei fattori eziologici della malattia. Anche il meccanismo di sviluppo del tumore è poco conosciuto. Ciò è in gran parte associato alle difficoltà di prevenzione e diagnosi precoce dei tumori cervicali.
È noto che le cause del cancro cervicale sono associate ai tipi di infezione 16 e 18. L'infezione virale viene rilevata nel 57% dei pazienti.
Lo svantaggio sociale e le relazioni sessuali promiscue sono importanti. Gli effetti dannosi del fumo sono stati dimostrati.
La cervice è rivestita da epitelio multistrato. Le sue cellule sono piatte e disposte a strati. Sotto l'influenza del virus, l'epitelio cambia gradualmente la sua struttura e si verifica una neoplasia: malignizzazione dei tessuti.
Fasi di malignità:
- Le cellule epiteliali rispondono al danno dividendosi più rapidamente per riparare il tessuto danneggiato.
- Si verificano cambiamenti precancerosi, che consistono nella rottura della struttura dello strato epiteliale -.
- A poco a poco, nello spessore delle cellule compaiono cambiamenti maligni: l'epitelio inizia a dividersi in modo incontrollabile. Si verifica il cancro cervicale pre-invasivo (in situ o “sul posto”).
- Il tumore maligno si diffonde quindi oltre l'epitelio e penetra nello stroma, il tessuto sottostante della cervice. Se questa crescita è inferiore a 3 mm si parla di carcinoma microinvasivo. Questa è una fase iniziale del cancro invasivo.
- Quando cresce nello stroma per più di 3 mm, si verifica il cancro cervicale invasivo. Nella maggior parte dei pazienti i segni esterni e i sintomi clinici della malattia compaiono solo in questa fase.
Il rilevamento di alterazioni precancerose è la base per la diagnosi precoce e il trattamento efficace della malattia. La displasia è accompagnata dalla proliferazione di cellule alterate (atipiche) all'interno dello strato epiteliale, mentre lo strato superiore non cambia ed è costituito da cellule ordinarie con segni di cheratinizzazione.
Il carcinoma in situ (cancro cervicale pre-invasivo o non invasivo) è accompagnato da una violazione della stratificazione dell'epitelio e dalla presenza di cellule maligne in tutto il suo spessore. Tuttavia, il tumore non cresce nel tessuto sottostante, quindi è ben trattato.
Forme della malattia
La struttura morfologica di un tumore è rappresentata dai cambiamenti esterni nella forma e nella struttura delle sue cellule. Il grado di crescita del tumore e la sua malignità dipendono da queste caratteristiche. La classificazione morfologica comprende le seguenti forme:
- cheratinizzazione delle cellule squamose;
- squamoso senza cheratinizzazione;
- cancro scarsamente differenziato;
- ghiandolare (adenocarcinoma).
Le varianti a cellule squamose si verificano nell'85% dei casi, l'adenocarcinoma nel 15%. Il cancro cervicale cheratinizzante ha un alto grado di maturità cellulare e un decorso più favorevole. Si osserva nel 20-25% delle donne. La forma non cheratinizzante con grado medio di differenziazione viene diagnosticata nel 60-65% dei pazienti.
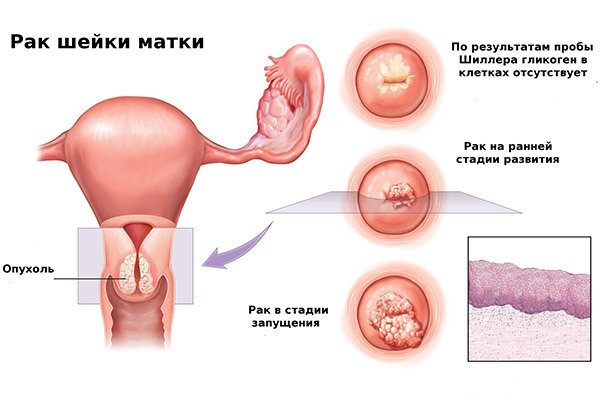
L'adenocarcinoma si sviluppa prevalentemente nel canale cervicale. I tumori scarsamente differenziati con un alto grado di malignità vengono diagnosticati raramente, quindi una diagnosi tempestiva consente di trattare con successo la maggior parte dei tipi di cancro. Nell'1-1,5% dei pazienti vengono rilevate varianti tumorali a cellule chiare, a piccole cellule, mucoepidermoidi e altre varianti tumorali.
A seconda della direzione della crescita del tumore, si distinguono le seguenti forme:
- con crescita endofitica (verso l'interno, verso i tessuti sottostanti, con transizione al corpo dell'utero, appendici, parete vaginale);
- con crescita esofitica (nel lume vaginale);
- misto.
Manifestazioni cliniche
Circa il 10% dei casi della malattia hanno un decorso “silente”, cioè non sono accompagnati da alcuna manifestazione esterna. I segni del cancro cervicale in una fase iniziale possono essere rilevati solo mediante esame e esame citologico.
Quanto velocemente si sviluppa il tumore?
La trasformazione di una condizione precancerosa in cancro richiede dai 2 ai 10 anni. Se in questo momento una donna viene regolarmente esaminata da un ginecologo, la probabilità di riconoscere la malattia in una fase precoce è molto alta. La transizione del cancro dallo stadio 1 allo stadio 2 e successivi richiede in media 2 anni.
Nelle fasi successive compaiono i sintomi del cancro cervicale:
- secrezione sanguinolenta;
- leucorrea;
- Dolore.
L'intensità del sanguinamento può variare. Si osservano in due varianti:
- contatto: compaiono durante i rapporti sessuali, l'esame ginecologico vaginale e spesso anche durante la defecazione;
- aciclici: rappresentano spotting prima e dopo il sanguinamento mestruale e si verificano nel 60% delle pazienti.
Un quarto dei pazienti presenta perdite di colore chiaro: leucorrea. Possono essere acquosi o diventare mucopurulenti. Spesso acquisiscono un cattivo odore. La leucorrea appare a causa del danno ai capillari linfatici durante la distruzione delle aree morte di una neoplasia maligna. Se sono colpiti anche i vasi sanguigni, nelle secrezioni è visibile una miscela di sangue.
Come si manifesta il cancro cervicale nella fase successiva?
Molti pazienti lamentano dolore alla parte bassa della schiena, all'osso sacro, che si estende alla zona anale e alle gambe. Il dolore è associato alla compressione dei tronchi nervosi da parte di un tumore che si è diffuso al tessuto pelvico. La sindrome del dolore si verifica anche quando sono colpiti i linfonodi pelvici e le ossa.
Quando un tumore cresce nella parete dell'intestino o della vescica, sono possibili stitichezza, sangue nelle feci e minzione frequente e dolorosa.
Quando i grandi collettori linfatici vengono compressi, appare il gonfiore delle gambe. È possibile un leggero aumento prolungato della temperatura. Le manifestazioni aspecifiche dei tumori maligni comprendono debolezza e riduzione delle prestazioni.
Principali complicanze che richiedono ricovero e trattamento immediati:
- sanguinamento intenso dalla vagina;
- blocco intestinale;
- insufficienza renale acuta;
- sindrome del dolore grave.
Diagnostica
Per riconoscere un tumore cervicale, i medici analizzano la storia della vita e della malattia della paziente e conducono studi di laboratorio e strumentali. Una diagnosi completa del cancro cervicale è necessaria per chiarire lo stadio e determinare un piano di trattamento individuale.
Caratteristiche della storia della vita che aumentano la probabilità di un tumore:
- prima vita sessuale;
- partner sessuali multipli;
- malattie infettive trasmesse attraverso il contatto sessuale;
- aborti;
- lesione cervicale durante il parto;
- precedente biopsia, diatermocoagulazione o diatermoconizzazione;
La base della diagnosi precoce è una visita medica preventiva annuale delle donne con raschiamento superficiale obbligatorio della cervice e il suo esame citologico. L'analisi citologica consente di esaminare chiaramente le cellule epiteliali al microscopio e di rilevare cambiamenti precancerosi o maligni.
Lo screening citologico dovrebbe essere effettuato in tutte le donne di età compresa tra 18 e 20 anni. È sufficiente eseguirlo una volta ogni 3 anni, tuttavia, con un esame annuale, aumenta la frequenza di rilevamento di un tumore maligno in fase iniziale. L'analisi di striscio fornisce un risultato affidabile nel 90-98% dei casi e le conclusioni errate sono spesso false positive. I casi in cui un tumore esistente non viene riconosciuto dall'esame citologico sono estremamente rari.
Come si chiama il test per il cancro cervicale?
In molti paesi viene utilizzato lo screening citologico con Papanicolaou; in Russia viene utilizzata una modifica di questo metodo. Inizia 3 anni dopo l'inizio dell'attività sessuale o al raggiungimento dei 21 anni. Il test di screening può essere interrotto nelle donne di età superiore a 70 anni con cervice invariata e almeno tre risultati negativi del pap test negli ultimi 10 anni.
Se vengono rilevati cambiamenti precancerosi (displasia), la donna viene sottoposta a un esame approfondito.
Come determinare il cancro cervicale nella seconda fase diagnostica?
A tale scopo vengono utilizzati i seguenti metodi:
- visita ginecologica;
- con il test di Schiller (esame della cervice al microscopio speciale con colorazione della sua superficie con la soluzione di Lugol); le aree dell'epitelio patologicamente alterato non vengono colorate durante il test di Schiller, il che aiuta il medico a eseguire una biopsia dalla lesione;
- ripetuti studi citologici e istologici.
Un esame completo consente di formulare la diagnosi nel 97% dei pazienti.
Ulteriori metodi diagnostici
Nel sangue delle pazienti viene esaminato un marcatore tumorale per il cancro della cervice, l’antigene specifico SCC. Normalmente, la sua concentrazione non è superiore a 1,5 ng in 1 ml. Nel 60% dei pazienti con carcinoma a cellule squamose, il livello di questa sostanza è elevato. Inoltre, la probabilità di recidiva è 3 volte superiore rispetto ai pazienti con SCC normale. Se il contenuto di antigene è superiore a 4,0 ng in 1 ml, ciò indica un danno metastatico ai linfonodi pelvici.
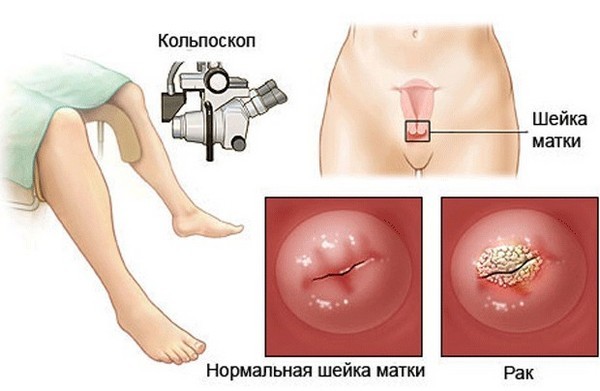
La colposcopia è uno dei principali metodi utilizzati per identificare un tumore. Si tratta di un esame della cervice mediante uno strumento ottico che fornisce un ingrandimento di 15 volte o più. L'esame permette di individuare aree di patologia nell'88% dei casi ed effettuare una biopsia mirata. L'esame è indolore e sicuro.
Il contenuto informativo della sola diagnosi citologica di uno striscio senza biopsia è del 64%. Il valore di questo metodo aumenta con analisi ripetute. Lo studio non consente di distinguere tra tipi di tumore preinvasivo e invasivo, quindi è integrato con una biopsia.
Se vengono rilevati cambiamenti mediante esame istologico e citologico, nonché durante la colposcopia, viene prescritta una biopsia estesa della cervice: conizzazione. Viene eseguito in anestesia e comporta l'escissione del tessuto cervicale sotto forma di cono. La conizzazione è necessaria per valutare la profondità di penetrazione del tumore nel tessuto sottostante. Sulla base dei risultati della biopsia, i medici determinano lo stadio della malattia, da cui dipendono le tattiche terapeutiche.
Dopo aver analizzato i dati clinici e i risultati della diagnostica aggiuntiva, il medico dovrebbe ricevere una risposta alle seguenti domande:
- se il paziente ha un tumore maligno;
- qual è la struttura morfologica del cancro e la sua diffusione nello stroma;
- se non ci sono segni affidabili di tumore, i cambiamenti rilevati sono precancerosi;
- I dati ottenuti sono sufficienti per escludere la malattia?
Per determinare la diffusione del tumore ad altri organi, vengono utilizzati metodi di radioterapia per riconoscere la malattia: ultrasuoni e tomografia.
Il cancro cervicale è visibile agli ultrasuoni?
È possibile rilevare un tumore che si è diffuso nel suo spessore o nella parete degli organi circostanti. Questo studio non è condotto per diagnosticare l'istruzione in una fase iniziale. Sugli ultrasuoni, oltre ai cambiamenti nell'organo stesso, è visibile il danno ai linfonodi pelvici. Questo è importante per determinare lo stadio della malattia.
Inoltre, vengono prescritti studi volti a identificare metastasi a distanza:
- Radiografia dei polmoni;
- urografia escretoria;
- cistoscopia;
- rettoscopia;
- linfografia;
- scintigrafia ossea.
A seconda dei sintomi associati, il paziente viene indirizzato per la consultazione a uno o più specialisti:
- cardiologo;
- gastroenterologo;
- neurochirurgo;
- chirurgo toracico;
- endocrinologo
I medici delle specialità elencate identificano le metastasi in organi distanti e determinano anche la sicurezza del trattamento chirurgico.
Classificazione
Per un trattamento di maggior successo, il medico deve determinare l'entità del tumore, l'entità del danno ai linfonodi e agli organi distanti. A questo scopo vengono utilizzate due classificazioni, in gran parte ripetitive: il sistema TNM (“tumore – linfonodi – metastasi”) e il sistema FIGO (sviluppato dalla Federazione Internazionale degli Ostetrici e dei Ginecologi).
- T – descrizione del tumore;
- N0 – i linfonodi regionali non sono coinvolti, N1 – metastasi nei linfonodi pelvici;
- M0 – non ci sono metastasi in altri organi, M1 – ci sono focolai tumorali in organi distanti.
I casi in cui i dati diagnostici non sono ancora sufficienti sono designati Tx; se il tumore non viene rilevato - T0. Il carcinoma in situ, o cancro non invasivo, è denominato Tis, che corrisponde allo stadio FIGO 0.
Ci sono 4 stadi del cancro cervicale
Fase 1 Il cancro FIGO è accompagnato dalla comparsa di un processo patologico solo nella cervice stessa. Potrebbero esserci tali opzioni di danno:
- cancro invasivo, determinato solo microscopicamente (T1a o IA): profondità di penetrazione fino a 3 mm (T1a1 o IA1) o 3-5 mm (T1a2 o IA2); se la profondità di invasione è superiore a 5 mm il tumore viene classificato come T1b o IB;
- tumore visibile all'esame esterno (T1b o IB): fino a 4 cm di dimensione (T1b1 o IB1) o superiore a 4 cm (T1b2 o IB2).
Fase 2 accompagnato da tumore diffuso all'utero:
- senza germinazione del tessuto periuterino o parametrio (T2a o IIA);
- con germinazione del parametro (T2b o IIB).
Fase 3 il cancro è accompagnato dalla proliferazione di cellule maligne nel terzo inferiore della vagina, dalle pareti pelviche o da danni renali:
- che colpisce solo la parte inferiore della vagina (T3a o IIIA);
- con coinvolgimento della parete pelvica e/o danno renale che porta a idronefrosi o rene non funzionante (T3b o IIIB).
Fase 4 accompagnato da danni ad altri organi:
- con danno al sistema urinario, all'intestino o con estensione del tumore oltre la pelvi (T4A o IVA);
- con metastasi in altri organi (M1 o IVB).
Per determinare l'entità del coinvolgimento linfonodale è necessario l'esame di 10 o più linfonodi pelvici.
Gli stadi della malattia sono determinati clinicamente, tenendo conto dei dati della colposcopia, della biopsia e dell'esame di organi distanti. Metodi come TC, MRI, PET o linfografia hanno solo un valore aggiuntivo per la stadiazione. Se vi sono dubbi sulla stadiazione, il tumore viene classificato come stadio più lieve.
Metodi di trattamento
Per i pazienti con tumori in stadio iniziale, il cancro cervicale viene trattato con radiazioni o chirurgia. L'efficacia di entrambi i metodi è la stessa. Nei pazienti giovani, è meglio utilizzare un'operazione dopo la quale la funzione delle ovaie e dell'utero non viene compromessa, l'atrofia della mucosa non si sviluppa e sono possibili la gravidanza e il parto.
Esistono diverse opzioni su come trattare il cancro cervicale:
- solo intervento chirurgico;
- combinazione di radiazioni e chirurgia;
- radioterapia radicale.
Intervento chirurgico
La rimozione dell'utero e delle appendici può essere eseguita utilizzando. Il metodo consente di evitare incisioni estese, traumi agli organi interni e la formazione di aderenze. La durata del ricovero per la chirurgia laparoscopica è significativamente inferiore rispetto alla chirurgia tradizionale ed è di 3-5 giorni. Inoltre, è possibile eseguire un intervento di chirurgia plastica vaginale.
Radioterapia
La radioterapia per il cancro cervicale può essere somministrata prima dell’intervento chirurgico utilizzando una tecnica accelerata per ridurre le dimensioni del tumore e facilitarne la rimozione. In molti casi, viene prima eseguito l’intervento chirurgico, quindi il tessuto viene irradiato per distruggere eventuali cellule tumorali rimanenti.
Se l'intervento chirurgico è controindicato, viene utilizzata una combinazione di radioterapia esterna e intracavitaria.
Conseguenze della radioterapia:
- atrofia (assottigliamento e secchezza) della mucosa vaginale;
- infertilità dovuta a concomitante danno ovarico;
- a causa dell'inibizione dell'attività ormonale delle gonadi, alcuni mesi dopo l'irradiazione possono verificarsi;
- nei casi più gravi si possono formare comunicazioni tra la vagina e gli organi adiacenti. Dalle fistole possono fuoriuscire urina o feci. In questo caso, viene eseguito un intervento chirurgico per ripristinare la parete vaginale.
Il programma di trattamento viene sviluppato individualmente, tenendo conto dello stadio e delle dimensioni del tumore, delle condizioni generali della donna, del danno ai linfonodi pelvici e di altri fattori.
Chemioterapia
Viene spesso utilizzata la chemioterapia adiuvante (postoperatoria) con fluorouracile e/o cisplatino. La chemioterapia può essere somministrata prima dell’intervento chirurgico per ridurre le dimensioni del tumore. In alcuni casi, la chemioterapia viene utilizzata come metodo di trattamento indipendente.
Metodi moderni di trattamento:
- terapia mirata utilizzando agenti di origine biologica; tali farmaci si accumulano nelle cellule tumorali e le distruggono senza danneggiare i tessuti sani;
- terapia antivirale intravaginale;
- trattamento fotodinamico: un farmaco fotosensibile viene iniettato nel tumore e, con la successiva esposizione al laser, le cellule tumorali si disintegrano;
- La terapia IMRT è una radiazione a intensità modulata che consente di colpire delicatamente il tumore senza danneggiare le cellule sane;
- brachiterapia – introduzione di una sorgente di radiazioni in prossimità del sito del tumore.
Nutrizione
A casa, il paziente deve aderire a una determinata dieta. L'alimentazione dovrebbe essere completa e varia. Naturalmente, la dieta non può sconfiggere il cancro. Tuttavia non si possono escludere gli effetti benefici dei seguenti prodotti:
- carote, ricche di antiossidanti vegetali e carotenoidi;
- barbabietola;
- tè verde;
- curcuma.
Sono utili una varietà di frutta e verdura, nonché pesce di mare. Non è consigliabile consumare i seguenti prodotti:
- carboidrati raffinati, zucchero, cioccolato, bevande gassate;
- cibi in scatola;
- spezie;
- cibi grassi e fritti;
- alcol.
Allo stesso tempo, vale la pena capire che con il cancro allo stadio 3-4, la durata della vita dei pazienti è spesso limitata e una dieta variata aiuta a migliorare il loro stato psicologico.
Periodo di riabilitazione
Il recupero dopo un ciclo di trattamento prevede un graduale aumento dell'attività fisica. Il bendaggio elastico delle gambe viene utilizzato per prevenire la trombosi venosa. Dopo l'operazione sono indicati esercizi di respirazione.
Il sostegno dei propri cari è importante. Molte donne hanno bisogno dell'aiuto di uno psicologo medico. Dopo aver consultato un medico, puoi utilizzare alcuni rimedi erboristici, ma molti esperti diffidano di questo metodo di trattamento, perché la sicurezza delle erbe contro il cancro non è praticamente stata studiata.
La salute di una donna di solito si riprende entro un anno. Durante questo periodo è molto importante evitare infezioni, stress fisico ed emotivo.
Caratteristiche del trattamento del cancro cervicale a seconda dello stadio
Cancro non invasivo
Il cancro non invasivo è un'indicazione per la conizzazione cervicale. Può essere eseguito utilizzando un bisturi, nonché elettricità, laser o onde radio. Durante l'intervento, il tessuto cervicale alterato viene rimosso a forma di cono, diretto con l'apice verso l'alto, verso l'orifizio interno dell'utero. Il materiale risultante viene attentamente esaminato per garantire la completa rimozione di una piccola lesione maligna.
Un'altra opzione chirurgica è la trachelectomia. Questa è la rimozione della cervice, della parte adiacente della vagina e del tessuto adiposo, dei linfonodi pelvici. Tale intervento aiuta a preservare la capacità di avere figli.
Se il tumore si è diffuso lungo il canale cervicale fino all'organo interno e/o nei pazienti anziani, è preferibile asportare l'utero e gli annessi. Ciò può migliorare significativamente la prognosi per la vita.
In rari casi, a causa di malattie gravi, qualsiasi intervento chirurgico è controindicato. Successivamente, per trattare il carcinoma in situ, si ricorre alla radioterapia intracavitaria, cioè alla radiazione mediante una sorgente inserita nella vagina.
Fase IA
Nel cancro allo stadio IA, quando la profondità di germinazione nel tessuto sottostante è inferiore a 3 mm, se la paziente insiste nel mantenere la capacità di avere figli, viene eseguita anche la conizzazione della cervice. In altri casi, alle pazienti prima della menopausa viene rimosso l’utero senza le appendici per mantenere i livelli ormonali naturali. Per le donne anziane è indicata l'asportazione dell'utero e delle appendici.
Durante l'intervento vengono esaminati i linfonodi pelvici. Nella maggior parte dei casi non vengono rimossi. Nel 10% dei pazienti si notano metastasi nei linfonodi pelvici, quindi vengono rimossi.
Con una profondità di penetrazione del tumore compresa tra 3 e 5 mm, il rischio di diffusione ai linfonodi aumenta notevolmente. In questo caso è indicata la rimozione dell'utero, delle appendici e dei linfonodi (linfoadenectomia). La stessa operazione viene eseguita quando la profondità dell’invasione delle cellule tumorali non è chiara, così come se si verifica una recidiva del tumore dopo la conizzazione.
Il trattamento chirurgico è integrato dalla radioterapia intracavitaria. Se la profondità di germinazione è superiore a 3 mm, viene utilizzata una combinazione di irradiazione intracavitaria ed esterna. La radioterapia intensiva viene eseguita anche se è impossibile eseguire un intervento chirurgico.
Tumori stadi IB-IIA e IIB-IVA
Per i tumori allo stadio IB-IIA fino a 6 cm di dimensione, viene eseguita l'asportazione dell'utero, delle appendici e dei linfonodi o la radioterapia intensiva. Utilizzando ciascuno di questi metodi, il tasso di sopravvivenza a 5 anni per il cancro cervicale raggiunge il 90%. Per l'adenocarcinoma o un tumore più grande di 6 cm, l'intervento chirurgico e quello radioterapico vengono combinati.
Il cancro allo stadio IIB-IVA non viene solitamente trattato con la chirurgia. Tuttavia, in molti casi, lo stadio del tumore può essere determinato solo durante l’intervento chirurgico. In questo caso, l'utero, le appendici e i linfonodi pelvici vengono rimossi e viene prescritta la radioterapia postoperatoria.
Un'altra opzione di trattamento: vengono prescritte prima la radioterapia a raggi esterni, la brachiterapia (iniettando una fonte di radiazioni nel tessuto della cervice) e la chemioterapia. Se si ottiene un buon effetto, viene eseguita un'operazione Wertheim per il cancro cervicale (asportazione dell'utero, delle appendici e dei linfonodi). Successivamente si riprende la radioterapia. Per migliorare le condizioni del paziente, è possibile il movimento preliminare (trasposizione) delle ovaie. Quindi non sono esposti agli effetti dannosi delle radiazioni e mantengono la capacità di produrre ormoni sessuali.
Le recidive della malattia si verificano solitamente entro 2 anni dall’intervento.
Fase IVB
Se il paziente presenta metastasi a distanza, nessuno degli interventi porta ad un miglioramento significativo della qualità della vita e della prognosi. La radioterapia è prescritta per ridurre le dimensioni della lesione tumorale ed eliminare la compressione degli ureteri. Quando il cancro si ripresenta, soprattutto se la lesione appena comparsa è piccola, la radiazione intensiva aiuta a ottenere la conservazione della vita per 5 anni entro il 40-50%.
Stadi IIB-IVB
In questi casi, la chemioterapia può essere prescritta dopo la radioterapia. Nella fase 4, la sua efficacia è stata poco studiata. La chemioterapia è utilizzata come metodo sperimentale di trattamento. Quanto vivono i pazienti con metastasi a distanza? Una volta diagnosticata, l’aspettativa di vita è in media di 7 mesi.
Trattamento durante la gravidanza
Se a una donna viene diagnosticato un cancro cervicale durante la gravidanza, il trattamento è determinato dallo stadio del tumore.
Allo stadio 0 del primo trimestre, la gravidanza viene interrotta e viene eseguita la conizzazione della cervice. Se viene rilevato un tumore nel secondo o terzo trimestre, la donna viene regolarmente esaminata e 3 mesi dopo la nascita viene eseguita la conizzazione. In questo caso viene spesso utilizzata la radiochirurgia con l'apparato Surgitron o Visalius. Questo è un metodo di trattamento delicato.
Se il cancro allo stadio 1 viene diagnosticato durante la gravidanza, ci sono 2 opzioni: interruzione della gravidanza, rimozione dell'utero e delle annessi, oppure gravidanza seguita da intervento chirurgico e radioterapia secondo il regime standard. Nei casi di 2 o più stadi gravi, la gravidanza viene interrotta nel primo e nel secondo trimestre e nel terzo trimestre viene eseguito un taglio cesareo. Quindi viene avviato il regime di trattamento standard.
Se la paziente è stata sottoposta a un trattamento con conservazione degli organi, può rimanere incinta 2 anni dopo il completamento della terapia. Il parto viene effettuato solo con taglio cesareo. Dopo la malattia aumenta la frequenza e la mortalità perinatale nei bambini.
Prognosi e prevenzione
Un tumore maligno della cervice è una malattia grave, ma con una diagnosi precoce può essere curata con successo. Allo stadio 1, il tasso di sopravvivenza a cinque anni è del 78%, allo stadio 2 - 57%, allo stadio 3 - 31%, allo stadio 4 - 7,8%. Il tasso di sopravvivenza globale a cinque anni è del 55%.
Dopo il corso del trattamento, i pazienti devono essere regolarmente monitorati da un ginecologo. Durante i primi 2 anni, l'analisi per SCC, ecografia e, se necessario, TC viene eseguita una volta al trimestre, nei successivi 3 anni - una volta ogni sei mesi. La radiografia dei polmoni viene eseguita 2 volte l'anno.
Considerando il grande significato sociale della malattia e la prognosi sfavorevole nei casi avanzati, la prevenzione del cancro della cervice è molto importante. Non dovresti trascurare le visite annuali dal ginecologo, perché possono salvare la salute e la vita di una donna.
Misure di prevenzione:
- Osservazione regolare da parte del ginecologo, a partire dai 18-20 anni, con screening citologico obbligatorio.
- Diagnosi precoce e trattamento delle patologie cervicali.
L’incidenza della malattia sta gradualmente diminuendo. Tuttavia, vi è un notevole aumento dell’incidenza nelle donne sotto i 29 anni di età. Ciò è in gran parte dovuto alla conoscenza limitata delle donne sui fattori di rischio della malattia. Per ridurre la probabilità di patologie precancerose, si dovrebbe evitare l’inizio precoce dell’attività sessuale e le infezioni trasmesse attraverso il contatto sessuale. I preservativi aiutano a ridurre significativamente, anche se non a eliminare, la probabilità di infezione da virus del papilloma.
Per sviluppare l'immunità al virus, è indicato per prevenire le malattie precancerose e cancerose della cervice e le verruche genitali.
