הגידול הממאיר השני בשכיחותו בנשים לאחר ניאופלזמה של בלוטות החלב הוא סרטן צוואר הרחם. פתולוגיה מתרחשת אצל 8-11 נשים מתוך 100 אלף. בעולם נרשמים מדי שנה עד 600 אלף מקרים חדשים של המחלה.
סימנים לסרטן צוואר הרחם מתפתחים לרוב בחולים מעל גיל 40 שנים. הסיכון לחלות בקבוצה זו גבוה פי 20 מאשר אצל בנות בנות 25. כ-65% מהמקרים נמצאים בגילאי 40-60, 25% בקבוצת בני 60-69. שלבים מוקדמים של פתולוגיה מתגלים לעתים קרובות יותר אצל נשים בנות 25-40. במקרה זה, המחלה נרפאת היטב, ולכן חשוב מאוד להיבדק באופן קבוע על ידי גינקולוג.
ברוסיה, השלבים המוקדמים של פתולוגיה זו נרשמים ב-15% מהחולים, במקרים מתקדמים - ב-40% מהחולים הראשונים.
גורמים ומנגנון התפתחות
קרצינומה של צוואר הרחם: מה זה? על פי הגדרת ארגון הבריאות העולמי, מדובר בגידול ממאיר הנובע מתאי השכבה המצפים את פני האיבר מבחוץ, כלומר האפיתל.
לרפואה המודרנית עדיין אין מספיק נתונים כדי לדבר בביטחון על הגורמים האטיולוגיים של המחלה. גם מנגנון התפתחות הגידול אינו מובן היטב. זה נובע בעיקר מהקשיים במניעה וגילוי מוקדם של ניאופלזמות צוואר הרחם.
ידוע כי הגורמים לסרטן צוואר הרחם קשורים לזיהום מסוג 16 ו-18. זיהום ויראלי מתגלה ב-57% מהחולים.
חיסרון חברתי והפקרות חשובים. ההשפעות המזיקות של עישון הוכחו.
צוואר הרחם מרופד באפיתל מרובד. התאים שלו שטוחים ומסודרים בשכבות. בהשפעת הנגיף האפיתל משנה בהדרגה את מבנהו, בעוד שמתרחשת ממאירות - ממאירות רקמות.
שלבים של ממאירות:
- תאי אפיתל בתגובה לנזק מתחילים להתחלק בצורה אינטנסיבית יותר על מנת לתקן רקמה פגומה.
- שינויים טרום סרטניים מתרחשים, אשר מורכבים בהפרה של המבנה של שכבת האפיתל, -.
- בהדרגה מופיעים שינויים ממאירים בעובי התאים: האפיתל מתחיל להתחלק בצורה בלתי נשלטת. סרטן צוואר הרחם טרום-פולשני מתרחש (במקום, או "במקום").
- אז הגידול הממאיר מתפשט מעבר לאפיתל וחודר לתוך הסטרומה, הרקמה הבסיסית של צוואר הרחם. אם הנביטה הזו היא פחות מ-3 מ"מ, הם מדברים על קרצינומה מיקרופולשנית. זהו שלב מוקדם של סרטן פולשני.
- עם נביטה בסטרומה של יותר מ-3 מ"מ, מתרחש סרטן צוואר הרחם פולשני. ברוב החולים, סימנים חיצוניים ותסמינים קליניים של המחלה מופיעים רק בשלב זה.
איתור שינויים טרום סרטניים מהווה בסיס לאבחון מוקדם וטיפול מוצלח במחלה. דיספלזיה מלווה בהתרבות של תאים שהשתנו (לא טיפוסיים) בתוך שכבת האפיתל, בעוד השכבה העליונה אינה משתנה ומורכבת מתאים רגילים עם סימני קרטיניזציה.
קרצינומה במקום (סרטן צוואר הרחם טרום-פולשני או לא פולשני) מלווה בהפרה של השכבות של האפיתל ובנוכחות של תאים ממאירים לאורך כל עוביו. עם זאת, הגידול אינו גדל לתוך הרקמה הבסיסית, ולכן הוא מטופל היטב.
צורות המחלה
המבנה המורפולוגי של הגידול הוא השינויים החיצוניים בצורתם ובמבנה התאים שלו. מידת הצמיחה של הניאופלזמה והממאירות שלה תלויות בתכונות אלה. סיווג מורפולוגי כולל את הצורות הבאות:
- קרטיניזציה קשקשית;
- קשקשי ללא קרטיניזציה;
- סרטן מובחן בצורה גרועה;
- בלוטות (אדנוקרצינומה).
גרסאות קשקשיות מופיעות ב-85% מהמקרים, אדנוקרצינומה - ב-15%. לסרטן צוואר הרחם קרטיניזציה יש רמה גבוהה של בשלות תאים ומהלך נוח יותר. זה נצפה אצל 20-25% מהנשים. הצורה הלא קרטינית עם דרגת התמיינות ממוצעת מאובחנת ב-60-65% מהחולים.
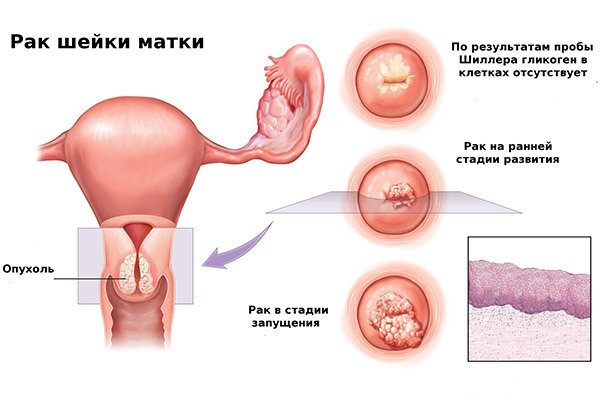
אדנוקרצינומה מתפתחת בעיקר בתעלת צוואר הרחם. גידולים מובחנים בצורה גרועה עם רמה גבוהה של ממאירות מאובחנים לעתים רחוקות, ולכן אבחון בזמן מאפשר לרפא בהצלחה את רוב סוגי הסרטן. ב-1-1.5% מהחולים נמצאו תאים נקיים, תאים קטנים, mucoepidermoid וגרסאות אחרות של הגידול.
בהתאם לכיוון הצמיחה של ניאופלזמות, נבדלות הצורות הבאות:
- עם צמיחה אנדופיטית (בפנים, לכיוון הרקמות הבסיסיות, עם המעבר לגוף הרחם, נספחים, דופן הנרתיק);
- עם צמיחה אקזופיטית (לתוך לומן הנרתיק);
- מעורב.
ביטויים קליניים
לכ-10% ממקרי המחלה יש מהלך "שקט", כלומר, הם אינם מלווים בביטויים חיצוניים כלשהם. סימנים לסרטן צוואר הרחם בשלב מוקדם יכולים להתגלות רק בבדיקה ובבדיקה ציטולוגית.
כמה מהר מתפתח הגידול?
הפיכת מצב טרום סרטני לסרטן נמשכת בין שנתיים ל-10 שנים. אם בשלב זה אישה נבדקת באופן קבוע על ידי גינקולוג, ההסתברות לזהות את המחלה בשלב מוקדם היא גבוהה מאוד. המעבר של סרטן מהשלב הראשון לשלב השני ואחריו לוקח בממוצע שנתיים.
בשלבים המאוחרים יותר מופיעים תסמינים של סרטן צוואר הרחם:
- הפרשות בעלות אופי דמים;
- לְבָנִים;
- כְּאֵב.
עוצמת הדימום עשויה להיות שונה. הם זמינים בשתי גרסאות:
- מגע: מופיעים במהלך מגע מיני, בדיקה גינקולוגית נרתיקית, ולעתים קרובות במהלך עשיית הצרכים;
- אציקליים: הם כתמים לפני ואחרי דימום וסת ומופיעים ב-60% מהמטופלים.
לרבע מהחולים יש הפרשות קלות - לוקורריאה. הם עשויים להיות מימיים או להפוך לרירית. לעתים קרובות הם רוכשים ריח מביך. לבנים מופיעים עקב נזק לנימים הלימפתיים במהלך הרס של אזורים מתים של ניאופלזמה ממאירה. אם נפגעים בו זמנית גם כלי דם, נראה תערובת של דם בהפרשות.
כיצד מתבטא סרטן צוואר הרחם בשלב הבא?
מטופלים רבים מתלוננים על כאבים בגב התחתון, עצם העצה, התפשטות לאזור פי הטבעת והרגליים. כאב קשור לדחיסה של גזעי העצבים על ידי גידול שהתפשט לרקמת האגן. תסמונת הכאב מתרחשת גם כאשר בלוטות הלימפה והעצמות של האגן מושפעות.
כאשר הניאופלזמה גדלה לתוך דופן המעי או שלפוחית השתן, תיתכן עצירות, דם בצואה והטלת שתן כואבת תכופה.
עם דחיסה של אספנים לימפתיים גדולים, מופיעה נפיחות של הרגליים. עלייה קלה ממושכת בטמפרטורה אפשרית. ביטויים לא ספציפיים של גידולים ממאירים כוללים חולשה, ירידה בביצועים.
הסיבוכים העיקריים הדורשים אשפוז וטיפול מיידי:
- דימום כבד מהנרתיק;
- חסימת מעיים;
- אי ספיקת כליות חריפה;
- תסמונת כאב חמור.
אבחון
כדי לזהות גידול צוואר הרחם, הרופאים מנתחים את היסטוריית חייו ומחלותיו של המטופל, עורכים מחקרים מעבדתיים ומכשירים. יש צורך באבחון מקיף של סרטן צוואר הרחם כדי להבהיר את השלב ולקבוע תוכנית טיפול פרטנית.
מאפיינים של היסטוריית החיים המגבירים את הסבירות לגידול:
- חיי מין מוקדמים;
- שותפים מיניים מרובים;
- מחלות זיהומיות המועברות במגע מיני;
- הפלות;
- טראומה בצוואר הרחם במהלך הלידה;
- ביופסיה מועברת, diathermocoagulation או diathermoconization;
הבסיס לאבחון מוקדם הוא בדיקה רפואית מונעת שנתית של נשים עם ביצוע חובה של גרידה שטחית מצוואר הרחם ובדיקה ציטולוגית שלו. ניתוח ציטולוגי מאפשר בדיקה טובה של תאי אפיתל תחת מיקרוסקופ ומזהה שינויים טרום סרטניים או ממאירים.
יש לבצע סקר ציטולוגי בכל הנשים מגיל 18-20. מספיק לבצע אותו אחת ל-3 שנים, אולם בבדיקה שנתית עולה התדירות של גילוי גידול ממאיר בשלב מוקדם. ניתוח המריחה נותן תוצאה אמינה ב-90-98% מהמקרים, ומסקנות שגויות הן לרוב חיוביות שגויות. מקרים בהם הגידול הקיים אינו מזוהה בבדיקה ציטולוגית הם נדירים ביותר.
איך נקראת הבדיקה לסרטן צוואר הרחם?
במדינות רבות משתמשים בהקרנת Papanicolaou ציטולוגית; ברוסיה נעשה שימוש בשינוי של שיטה זו. זה מתחיל להתבצע 3 שנים לאחר תחילת חיי המין או כאשר מגיעים לגיל 21. ניתן להפסיק את ההקרנה בנשים מעל גיל 70 עם צוואר הרחם שלם ולפחות שלוש תוצאות מריחות שליליות ב-10 השנים האחרונות.
אם מתגלים שינויים טרום סרטניים (דיספלסיה), אישה עוברת בדיקה מעמיקה.
כיצד לקבוע סרטן צוואר הרחם בשלב האבחון השני?
לשם כך נעשה שימוש בשיטות הבאות:
- בדיקה גינקולוגית;
- עם בדיקת שילר (בדיקת הצוואר במיקרוסקופ מיוחד עם צביעה של פני השטח שלו בתמיסת לוגול); אזורים של אפיתל שעבר שינוי פתולוגי במהלך בדיקת שילר אינם מוכתמים, מה שעוזר לרופא לקחת ביופסיה מהנגע;
- מחקרים ציטולוגיים והיסטולוגיים חוזרים ונשנים.
בדיקה מלאה מאפשרת לבצע אבחנה ב-97% מהמטופלים.
שיטות אבחון נוספות
בדמם של חולים נבדק סמן גידול לסרטן צוואר הרחם, האנטיגן הספציפי SCC. בדרך כלל, הריכוז שלו אינו עולה על 1.5 ננוגרם ל-1 מ"ל. ב-60% מהחולים עם קרצינומה של תאי קשקש, רמת החומר הזה מוגברת. יחד עם זאת, ההסתברות להישנות אצלם גבוהה פי 3 מאשר בחולים עם SCC תקין. אם תכולת האנטיגן היא יותר מ-4.0 ננוגרם ל-1 מ"ל, הדבר מצביע על נגע גרורתי של בלוטות הלימפה באגן.
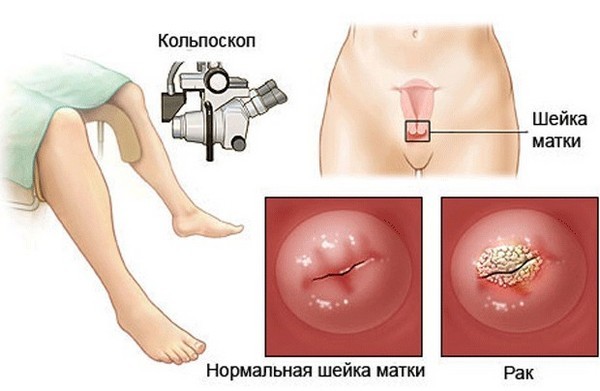
קולפוסקופיה היא אחת השיטות העיקריות המשמשות לזיהוי גידול. זוהי בדיקה של הצוואר באמצעות מכשיר אופטי שנותן עלייה של פי 15 ומעלה. הבדיקה מאפשרת לזהות אזורי פתולוגיה ב-88% מהמקרים ולקחת ביופסיה ממוקדת. המחקר אינו כואב ובטוח.
תכולת המידע של אבחון ציטולוגי בלבד של כתם ללא ביופסיה הוא 64%. ערכה של שיטה זו עולה עם ניתוחים חוזרים ונשנים. המחקר אינו מאפשר להבחין בין סוגים טרום-פולשניים ופולשניים של גידולים, ולכן הוא מתווסף בביופסיה.
כאשר מתגלים שינויים באמצעות מחקרים היסטולוגיים וציטולוגיים, כמו גם במהלך קולפוסקופיה, נקבעת ביופסיה צווארית מורחבת - קוניזציה. היא מבוצעת בהרדמה והיא כריתה של רקמת צוואר הרחם בצורת חרוט. יש צורך בקוניזציה כדי להעריך את עומק החדירה של הגידול לרקמות הבסיסיות. בהתבסס על תוצאות הביופסיה, הרופאים קובעים את שלב המחלה, שבו תלויות טקטיקות הטיפול.
לאחר ניתוח הנתונים הקליניים ותוצאות האבחון הנוספות, על הרופא לקבל תשובה לשאלות הבאות:
- האם לחולה יש גידול ממאיר;
- מהו המבנה המורפולוגי של הסרטן ושכיחותו בסטרומה;
- אם אין סימנים מהימנים לגידול, האם השינויים שזוהו הם טרום סרטניים;
- האם הנתונים שהתקבלו מספיקים כדי לשלול את המחלה.
כדי לקבוע את התפשטות הגידול לאיברים אחרים, נעשה שימוש בשיטות קרינה לזיהוי המחלה: אולטרסאונד וטומוגרפיה.
האם ניתן לראות סרטן צוואר הרחם באולטרסאונד?
ניתן לזהות גידול שהתפשט לעוביו או לדופן האיברים שמסביב. לצורך אבחון השכלה בשלב מוקדם, מחקר זה אינו מבוצע. באולטרסאונד, בנוסף לשינויים באיבר עצמו, נראה נזק לבלוטות הלימפה באגן. זה חשוב לקביעת שלב המחלה.
בנוסף, נקבעים מחקרים שמטרתם לזהות גרורות מרוחקות:
- רדיוגרפיה של הריאות;
- אורוגרפיה של הפרשה;
- ציסטוסקופיה;
- רקטוסקופיה;
- לימפוגרפיה;
- סינטיגרפיה של עצמות.
בהתאם לסימנים הנלווים, המטופל מופנה להתייעצות עם מומחה אחד או יותר:
- קרדיולוג;
- גסטרואנטרולוג;
- נוירוכירורג;
- מנתח בית החזה;
- אנדוקרינולוג.
רופאי ההתמחויות המפורטות מזהים גרורות באיברים מרוחקים, וגם קובעים את הבטיחות של טיפול כירורגי.
מִיוּן
לקבלת הטיפול המוצלח ביותר, הרופא צריך לקבוע את היקף הגידול, את מידת הפגיעה בבלוטות הלימפה ובאיברים מרוחקים. לשם כך משתמשים בשני סיווגים, שחוזרים במידה רבה זה על זה: על פי מערכת ה-TNM ("גידול - בלוטות לימפה - גרורות") ו-FIGO (שפותחה על ידי הפדרציה הבינלאומית למיילדות וגינקולוגים).
- T - תיאור הגידול;
- N0 - בלוטות לימפה אזוריות אינן מעורבות, N1 - גרורות בבלוטות הלימפה באגן;
- M0 - אין גרורות באיברים אחרים, M1 - ישנם מוקדי גידול באיברים מרוחקים.
מקרים שבהם נתוני האבחון עדיין אינם מספיקים מסומנים ב-Tx; אם הגידול לא נקבע - T0. Carcinoma in situ, או סרטן לא פולשני, מכונה Tis, התואם לשלב FIGO 0.
ישנם 4 שלבים של סרטן צוואר הרחם
שלב 1סרטן לפי FIGO מלווה בהופעת תהליך פתולוגי רק בצוואר עצמו. ייתכנו אפשרויות נזק כאלה:
- סרטן פולשני, שנקבע רק במיקרוסקופ (T1a או IA): עומק חדירה עד 3 מ"מ (T1a1 או IA1) או 3-5 מ"מ (T1a2 או IA2); אם עומק הפלישה גדול מ-5 מ"מ, הגידול מסווג כ-T1b או IB;
- גידול הנראה בבדיקה חיצונית (T1b או IB): גודל של עד 4 ס"מ (T1b1 או IB1) או יותר מ-4 ס"מ (T1b2 או IB2).
2 שלביםמלווה בהתפשטות הגידול לרחם:
- ללא נביטה של רקמת רחם, או פרמטריה (T2a או IIA);
- עם נביטה של פרמטריום (T2b או IIB).
3 שלביםהסרטן מלווה בצמיחת תאים ממאירים בשליש התחתון של הנרתיק, בדפנות האגן או בנזק לכליות:
- עם נזק רק לחלק התחתון של הנרתיק (T3a או IIIA);
- עם מעורבות דופן האגן ו/או נזק לכליות המוביל להידרונפרוזיס או כליה לא מתפקדת (T3b או IIIB).
4 שלביםמלווה בנזק לאיברים אחרים:
- עם נגע של מערכת השתן, המעיים או הארכת הגידול מעבר לאגן הקטן (T4A או IVA);
- עם גרורות באיברים אחרים (M1 או IVB).
כדי לקבוע את המעורבות של בלוטות הלימפה, יש צורך ללמוד 10 בלוטות לימפה או יותר של האגן.
שלבי המחלה נקבעים קלינית, תוך התחשבות בנתוני קולפוסקופיה, ביופסיה ובדיקת איברים מרוחקים. טכניקות כגון CT, MRI, PET או לימפוגרפיה הן רק בעלות ערך נוסף עבור הבמה. אם יש ספק לגבי שלב, הגידול מסווג כשלב מתון יותר.
שיטות טיפול
בחולים עם שלב מוקדם של הגידול, סרטן צוואר הרחם מטופל בהקרנות או בניתוח. היעילות של שתי השיטות זהה. בחולים צעירים עדיף להשתמש בניתוח, שאחריו לא מופרע תפקוד השחלות והרחם, לא מתפתחת ניוון של הקרום הרירי, הריון ולידה אפשריים.
ישנן מספר אפשרויות לטיפול בסרטן צוואר הרחם:
- פעולה בלבד;
- שילוב של קרינה ושיטת ניתוח;
- טיפול קרינתי רדיקלי.
התערבות כירורגית
הסרת הרחם והתוספות יכולה להתבצע באמצעות. השיטה מונעת חתכים נרחבים, טראומה לאיברים פנימיים והיווצרות הידבקויות. משך האשפוז בהתערבות לפרוסקופית קצר בהרבה מאשר בניתוח מסורתי, והוא 3-5 ימים. בנוסף, ניתן לבצע פלסטיק נרתיק.
רדיותרפיה
טיפול בקרינה בסרטן צוואר הרחם עשוי להינתן לפני הניתוח בצורה מואצת כדי להקטין את גודל הגידול ולהקל על הסרתו. במקרים רבים מבצעים תחילה ניתוח ולאחר מכן מקרינים את הרקמות כדי להרוס את התאים הממאירים שנותרו.
אם יש התווית נגד לניתוח, נעשה שימוש בשילוב של רדיותרפיה מרחוק ותוך-חלל.
ההשלכות של טיפול בקרינה:
- ניוון (דילול ויובש) של רירית הנרתיק;
- אי פוריות עקב נזק נלווה לשחלות;
- עקב עיכוב הפעילות ההורמונלית של הגונדות, מספר חודשים לאחר החשיפה, תיתכן התחלה;
- במקרים חמורים עלולים להיווצר מסרים בין הנרתיק לאיברים סמוכים. הפיסטולה עשויה להעביר שתן או צואה. במקרה זה מתבצעת ניתוח לשיקום דופן הנרתיק.
תכנית הטיפול מפותחת באופן פרטני תוך התחשבות בשלב וגודל הגידול, במצבה הכללי של האישה, בפגיעה בבלוטות הלימפה באגן ובגורמים נוספים.
כימותרפיה
לעתים קרובות נעשה שימוש בכימותרפיה משלימה (אחרי ניתוח) עם Fluorouracil ו/או Cisplatin. כימותרפיה עשויה להינתן לפני הניתוח כדי להקטין את גודל הגידול. במקרים מסוימים, כימותרפיה משמשת כטיפול עצמאי.
שיטות טיפול מודרניות:
- טיפול ממוקד באמצעות סוכנים ממקור ביולוגי; תרופות כאלה מצטברות בתאי גידול והורסות אותם מבלי לפגוע ברקמות בריאות;
- טיפול אנטי-ויראלי תוך נרתיק;
- טיפול פוטודינמי: תרופה רגישות לאור מוזרקת לגידול, בחשיפה ללייזר לאחר מכן, תאי הגידול מתפוררים;
- IMRT-תרפיה - חשיפה לקרינה בעוצמה מווסתת, המאפשרת לפעול במדויק על הגידול מבלי לפגוע בתאים בריאים;
- ברכיתרפיה - החדרת מקור קרינה בסביבה הקרובה של הגידול.
תְזוּנָה
בבית, המטופל חייב לדבוק בתזונה מסוימת. האוכל צריך להיות שלם ומגוון. כמובן שתזונה לא יכולה לנצח את הסרטן. עם זאת, לא ניתן לשלול את ההשפעות המיטיבות של המוצרים הבאים:
- גזר, עשיר בנוגדי חמצון צמחיים וקרוטנואידים;
- סלק;
- תה ירוק;
- כּוּרכּוּם.
מגוון ירקות ופירות שימושיים, כמו גם דגי ים. לא מומלץ להשתמש במוצרים כאלה:
- פחמימות מזוקקות, סוכר, שוקולד, משקאות מוגזים;
- מזון משומר;
- תבלינים;
- מזון שומני ומטוגן;
- כּוֹהֶל.
יחד עם זאת, יש להבין כי עם 3-4 שלבים של סרטן, אורך החיים של החולים לרוב מוגבל, ומגוון של דיאטות מסייע להם לשפר את מצבם הפסיכולוגי.
תקופת השיקום
ההחלמה לאחר מהלך טיפול כוללת הרחבה הדרגתית של הפעילות המוטורית. חבישה אלסטית של הרגליים משמשת למניעת פקקת ורידים. לאחר הניתוח מוצגים תרגילי נשימה.
התמיכה של יקיריהם חשובה. נשים רבות זקוקות לעזרה של פסיכולוג רפואי. לאחר התייעצות עם רופא, אתה יכול להשתמש בכמה עמלות phytotherapeutic, אבל מומחים רבים נזהרים משיטת טיפול זו, כי הבטיחות של צמחי מרפא לסרטן לא נחקרה הרבה.
בריאותה של אישה בדרך כלל מתאוששת תוך שנה. בתקופה זו חשוב מאוד להימנע מזיהומים, מתח פיזי ורגשי.
תכונות הטיפול בסרטן צוואר הרחם בהתאם לשלב
סרטן לא פולשני
סרטן לא פולשני מהווה אינדיקציה לקוניזציה של צוואר הרחם. זה יכול להתבצע עם אזמל, כמו גם חשמל, לייזר או גלי רדיו. במהלך ההתערבות מסירים את הרקמות שהשתנו של צוואר הרחם בצורה של קונוס, המופנה כלפי מעלה, לכיוון מערכת ההפעלה הפנימית של הרחם. החומר המתקבל נבדק בקפידה כדי להבטיח הסרה מלאה של מוקד ממאיר קטן.
אפשרות נוספת היא כריתת טרכלקטומיה. זוהי הסרת צוואר הרחם, החלק הסמוך של הנרתיק ורקמת שומן, בלוטות הלימפה באגן. התערבות כזו עוזרת לשמר את היכולת להביא ילדים לעולם.
אם הגידול התפשט דרך תעלת צוואר הרחם אל מערכת ההפעלה הפנימית ו/או אצל חולים קשישים, עדיף להסיר את הרחם ואת הנספחים. זה יכול לשפר משמעותית את הפרוגנוזה לחיים.
במקרים נדירים, עקב מחלות קשות, כל התערבות כירורגית אסורה. לאחר מכן, לטיפול בקרצינומה באתרו, נעשה שימוש בטיפול בקרינה תוך-חללית, כלומר, הקרנה עם מקור המוחדר לנרתיק.
שלב IA
בסרטן שלב IA, כאשר עומק הנביטה לתוך הרקמה הבסיסית הוא פחות מ-3 מ"מ, תוך רצונו העיקש של החולה לשמור על היכולת ללדת ילדים, מבוצעת גם קוניזציה של צוואר הרחם. במקרים אחרים, חולים לפני גיל המעבר מוסרים את הרחם ללא תוספות כדי לשמור על רמות הורמונליות טבעיות. נשים מבוגרות מוצגות עקיפה של הרחם והתוספות.
במהלך ההתערבות מתבצעת בדיקה של בלוטות הלימפה באגן. ברוב המקרים, הם אינם מוסרים. ב-10% מהחולים, גרורות מצוינות בבלוטות הלימפה באגן, ואז הן מוסרות.
עם עומק חדירת גידול של 3 עד 5 מ"מ, הסיכון להתפשטות לבלוטות הלימפה עולה באופן דרמטי. במקרה זה, יש לציין הסרת הרחם, הנספחים ובלוטות הלימפה (כריית לימפה). אותה פעולה מבוצעת עם עומק לא ברור של פלישה של תאים סרטניים, וכן אם מתרחשת חזרה של הגידול לאחר קוניזציה.
טיפול כירורגי מתווסף בהקרנות תוך-חלליות. אם עומק הנביטה הוא יותר מ-3 מ"מ, נעשה שימוש בשילוב של הקרנה תוך-חללית ומרחוק. טיפול בקרינה אינטנסיבית מתבצע גם כאשר לא ניתן לבצע את הפעולה.
שלבי גידולים IB-IIA ו-IIB-IVA
עבור גידולים בשלב IB-IIA בגודל של עד 6 ס"מ, מתבצעת או הוצאת הרחם, הנספחים ובלוטות הלימפה או טיפול קרינתי אינטנסיבי. בכל אחת מהשיטות הללו, שיעור ההישרדות ל-5 שנים בסרטן צוואר הרחם מגיע ל-90%. עם אדנוקרצינומה או גידולים גדולים מ-6 ס"מ, משולבים התערבויות כירורגיות והקרנות.
סרטן שלב IIB-IVA אינו מטופל בדרך כלל בניתוח. עם זאת, במקרים רבים ניתן לקבוע את שלב הגידול רק במהלך הניתוח. במקביל, מסירים את הרחם, הנספחים, בלוטות הלימפה באגן ונותנים טיפול קרינתי לאחר הניתוח.
אפשרות טיפול נוספת: ראשית, נקבעים הקרנה מרחוק, ברכיתרפיה (החדרת מקור קרינה לרקמת צוואר הרחם) וכימותרפיה. אם מושגת השפעה טובה, ניתוח ורטהיים מתבצע לסרטן צוואר הרחם (הסרת הרחם, הנספחים ובלוטות הלימפה). לאחר מכן הטיפול בקרינה מחודש. כדי לשפר את מצב החולה, מתאפשרת עקירה (טרנספוזיציה) ראשונית של השחלות. אז הם לא נחשפים להשפעות המזיקות של הקרינה ושומרים על היכולת לייצר הורמוני מין.
הישנות של המחלה מתרחשת בדרך כלל תוך שנתיים לאחר הניתוח.
שלב IVB
אם למטופל יש גרורות מרוחקות, אף אחד מהניתוחים לא מוביל לשיפור משמעותי באיכות החיים ובפרוגנוזה. טיפול בקרינה נקבע כדי להקטין את גודל מוקד הגידול ולבטל את הדחיסה של השופכנים. במקרה של הישנות סרטן, במיוחד אם המוקד החדש שהופיע הוא קטן, הקרנה אינטנסיבית עוזרת להציל חיים תוך 5 שנים תוך 40-50%.
שלבי IIB-IVB
במקרים אלה, ניתן לרשום כימותרפיה לאחר הקרנות. בשלב הרביעי, יעילותו נחקרה מעט. כימותרפיה משמשת כשיטת טיפול ניסיונית. כמה זמן חיים חולים עם גרורות רחוקות? לאחר האבחון, תוחלת החיים הממוצעת היא 7 חודשים.
טיפול במהלך ההריון
אם אישה מאובחנת כחולה בסרטן צוואר הרחם במהלך ההריון, הטיפול נקבע לפי שלב הסרטן.
בשלב 0 בשליש הראשון, ההריון מופסק, מבצעים קוניזציה של צוואר הרחם. אם הגידול נמצא בשליש השני או השלישי, האישה נבדקת באופן קבוע, וקוניזציה מתבצעת 3 חודשים לאחר הלידה. במקרה זה, לעתים קרובות נעשה שימוש ברדיוכירורגיה עם מכשיר Surgitron או Vizalius. זהו טיפול עדין.
אם סרטן בשלב 1 מאובחן במהלך ההיריון, ישנן 2 אפשרויות: או הפלה, הסרת הרחם והספח, או הריון ולאחריו ניתוח והקרנות בהתאם לתכנית הסטנדרטית. ב-2 שלבים חמורים או יותר בשליש I ו-II ההריון מופרע, ב-III מבוצע ניתוח קיסרי. לאחר מכן מתחילים את משטר הטיפול הסטנדרטי.
אם המטופלת עברה טיפול לשימור איברים, הריון מותר שנתיים לאחר סיום הטיפול. הלידה מתבצעת רק בניתוח קיסרי. לאחר המחלה, התדירות עולה, ותמותה סביב הלידה בילדים.
תחזית ומניעה
גידול ממאיר בצוואר הרחם הוא מחלה קשה, אך עם אבחון מוקדם ניתן לרפא אותה בהצלחה. בשלב 1, ההישרדות לחמש שנים היא 78%, בשלב 2 - 57%, בשלב 3 - 31%, בשלב 4 - 7.8%. ההישרדות הכוללת לאחר חמש שנים היא 55%.
לאחר מהלך הטיפול, יש להשגיח על המטופלים באופן קבוע על ידי גינקולוג. במהלך השנתיים הראשונות מתבצעת ניתוח ל-SCC, אולטרסאונד ובמידת הצורך גם CT אחת לרבעון, במהלך 3 השנים הבאות - אחת לחצי שנה. צילום רנטגן של הריאות מתבצע 2 פעמים בשנה.
לאור המשמעות החברתית הגדולה של המחלה והפרוגנוזה הגרועה במקרים מתקדמים, מניעת סרטן צוואר הרחם חשובה מאוד. אל תזניח את הביקורים השנתיים אצל רופא הנשים, כי הם יכולים להציל את בריאותה וחייה של אישה.
אמצעי מניעה:
- השגחה קבועה של רופא נשים החל מגיל 18-20 עם בדיקה ציטולוגית חובה.
- אבחון מוקדם וטיפול במחלות צוואר הרחם.
שכיחות המחלה יורדת בהדרגה. עם זאת, ניכרת עלייה בשכיחות אצל נשים מתחת לגיל 29 שנים. הדבר נובע בעיקר מהידע המועט של נשים על גורמי הסיכון למחלה. כדי להפחית את הסבירות לפתולוגיה טרום סרטנית, יש להימנע מהתחלה מוקדמת של פעילות מינית וזיהומים המועברים במגע מיני. להפחית באופן משמעותי, אם כי לא לבטל את הסבירות של זיהום עם וירוס הפפילומה עוזר (קונדומים).
על מנת לפתח חסינות לנגיף, הוכח שהוא מונע מחלות טרום סרטניות וסרטניות של צוואר הרחם, כמו גם יבלות באברי המין.
