עד שהתינוק נולד ריאותיו מתמלאות בנוזל, וחמצן אינו זורם דרכן. העובר מקבל חמצן דרך השליה, לתוכה הוא מסופק מדמה של אישה בהריון. ואם מתרחשת כישלון באזור כלשהו, וכתוצאה מכך אספקת החמצן לעובר קשה, מתחילה להתפתח היפוקסיה עוברית תוך רחמית. כיום תופעה זו נצפתה כעשירית מההריונות ומהלידה. ואפילו רמה גבוהה של ידע רפואי ואמצעים שננקטו לחיסול היפוקסיה אינם מסוגלים לצמצם את מספר המקרים של הפתולוגיה הזו. מהן הסיבות לתופעה זו וכיצד ניתן למנוע אותה?
מהי היפוקסיה תוך רחמית?
המילה היפוקסיה מציינת מצב של מחסור בחמצן ברקמות ובתאי הגוף, שבו תפקודם התקין אינו אפשרי. פתולוגיה זו יכולה להתרחש בשלבים המוקדמים של ההריון, ורגע לפני הלידה, כמו גם להפריע למהלך החיובי שלהם.
היפוקסיה עצמה אינה מחלה, זהו מצב שהוביל למספר שינויים בגוף של אישה או עובר. כל השינויים הללו מובילים למחסור בחמצן, וכתוצאה מכך ישנן הפרות בעבודת האיברים וכתוצאה מכך להתפתחות פגמים שונים. על פי הסיווג הבינלאומי של מחלות של התיקון העשירי של היפוקסיה עוברית תוך רחמית של ICD 10, קוד 036 מוקצה.

היפוקסיה תוך רחמית: סיווג
על פי קצב ההתפתחות, חומרת הביטויים ומשך החשיפה, נבדלים הדרגות הבאות של היפוקסיה עוברית תוך רחמית:
חַד;
כְּרוֹנִי.
היפוקסיה עוברית תוך רחמית המתרחשת במהלך הלידה נקראת חריפה. בדרך כלל כל הילדים בתהליך הלידה חווים מחסור חמצני כלשהו ומתאימים למדי לתופעה זמנית זו; זה כמעט לא ישפיע על בריאותו של התינוק שטרם נולד. עם זאת, במקרה של סיבוכים בתהליך הלידה, היפוקסיה עלולה להיות מסוכנת מאוד.
היפוקסיה תוך רחמית חריפה מתרחשת כאשר:
לידה מהירה;
עם לחיצה ממושכת של הראש במהלך הלידה;
צניחת חבל הטבור;
עם לידה ממושכת;
דימום וסיבוכים אחרים.
לפעמים ניתן לראות היפוקסיה חריפה גם במהלך ההריון, כאשר הרחם נקרע או השליה מתחילה להתקלף, וכתוצאה מכך קיים איום בהפרעה באיברי החיוניות של העובר. היפוקסיה חמורה מלווה בנמק, חסימה של כלי דם ומובילה לתוצאה בלתי הפיכה.
אם החמצן מפסיק לזרום לעובר, מתרחש חנק, כלומר חנק. עם אבחנה כזו, כדי להציל את חייו של הילד, יש לבצע מיד פעולת חירום לאחזור הילד.
היפוקסיה תוך רחמית כרונית מתפתחת בהדרגה, במשך זמן רב, במהלך ההריון. זה קורה במקרים בהם האישה ההרה לא הייתה בהשגחת רופא, לא נבדקה או טופלה.
מחסור בחמצן בשלבי הריון שונים משפיע אחרת על העובר. בשלבים המוקדמים, כאשר כל איבריו של הילד שטרם נולד מונחים, היפוקסיה עלולה לגרום לחריגות בהתפתחות העובר, כולל המוח שלו. בסוף ההריון, היפוקסיה גורמת לעיכוב בצמיחת העובר, משפיעה על מערכת העצבים המרכזית ומובילה לירידה ביכולות ההסתגלות של הילד. עם מידה חמורה של היפוקסיה, ייתכן שיהיה צורך לבצע ניתוח קיסרי מוקדם.
השילוב של היפוקסיה חריפה וכרונית עלול להוביל לסיבוכים החמורים ביותר.
ההשלכות של היפוקסיה תוך רחמית יכולות להיות שונות מאוד:
אם נצפתה היפוקסיה במהלך הלידה, הילד יכול לבלוע מי שפיר, מה שעלול להוביל למותו;
במקרה של היפוקסיה כרונית, בהיעדר טיפול מתאים, הילד עלול לחוות עיכוב התפתחותי, בעיות בריאות בעתיד;
במקרים קשים במיוחד קיים סיכון למוות עוברי תוך רחמי.
תסמינים
סימנים של היפוקסיה תוך רחמית מופיעים בהתאם למשך ומידת החוסר בחמצן:
בשלב הראשוני קיימת עלייה בדופק העובר, התנהגות חסרת מנוחה, פעילות מוטורית מוגברת;
עם היפוקסיה חמורה, קצב הלב מואט וקולות הלב עמומים, פעילות העובר פוחתת, תנועות העובר מואטות;
המראה במי השפיר של המקוניום, או בצואה המקורית של ילד, במקרה זה, המים מקבלים צבע חום-ירוק.
אם יש עד שלוש תנועות עובר בשעה, פעימות הלב נמוכות ממאה פעימות לדקה או מעל 160 - יש סיבה לדאגה.
גורם ל
גורמים רבים יכולים לגרום להיפוקסיה של העובר:
1. קודם כל, הגורמים להיפוקסיה עוברית תוך רחמית הם מחלות אימהות:
אנמיה, כלומר רמה נמוכה של המוגלובין, וכתוצאה מכך הפרעה באספקת החמצן לרקמות ולתאי הגוף;
מחלות בדרכי הנשימה;
מחלות כליות שונות;
סוכרת;
רעילות חמורה;
הפרעות מטבוליות והפרעות הורמונליות.
2. פתולוגיות עובריות שונות:
מחלה המוליטית, קונפליקט Rh;
חדירה תוך רחמית של זיהום;
מומים מולדים;
לחיצה ממושכת בראש העובר במהלך הלידה;
הפרה של אספקת הדם לשליה.
3. הפרעות במהלך הלידה:
דחיית הריון;
לידה מוקדמת או איום עליהן;
הצגה לא נכונה של העובר;
פתולוגיה בהתפתחות השליה;
לידות מרובות או מרובות;
השימוש בהרדמה;
סיבוכים אחרים של לידה.
הסיבה להיפוקסיה תוך רחמית יכולה להיות גם גורם פסיכולוגי. בתנאים מלחיצים, התרגשות, פחד, נשימת האישה מופרעת, היא מתחילה לנשום בתדירות נמוכה יותר, וכתוצאה מכך גם אספקת החמצן לעובר מופרעת.
אבחון
בשלבים המוקדמים כמעט ואי אפשר לזהות היפוקסיה. אם לאישה בהריון יש את המחלות שהזכרנו לעיל, ניתן להניח הנחה לגבי בעיות אפשריות באספקת החמצן לעובר. אך לאחר שהאישה החלה להרגיש את תנועת העובר ברחם, ניתן לשפוט את מצבו של הילד לפי פעילותו.

בתחילת התפתחות היפוקסיה תנועות העובר הופכות לפעילות, חדות, לפעמים אישה חווה כאבים עזים אפילו. עם התפתחות נוספת של היפוקסיה, תנועות הילד כבר נעשות איטיות, לפעמים הן יכולות להפסיק להתבונן. עליך לספר על כך מיד לרופא ולעבור בדיקה. והחל משבוע 28 להריון, הרופאים ממליצים לאישה לנהל יומן בו יש צורך לציין את פעילות העובר. אם אישה מבחינה שהילד זז פחות מעשר פעמים במהלך שתים עשרה השעות האחרונות, עליה לספר על כך לרופא. הרופאים, בתורם, משתמשים בשיטות הבאות להערכת מצב העובר:
האזנה לצלילי הלב של העובר באמצעות סטטוסקופ, אם קצב הלב, הטון, הרעשים מעוררים דאגה אצל הרופא, בדיקה נוספת מתבצעת.
קרדיוטוקוגרפיה, שבה המחקר מתבצע באמצעות ציוד מיוחד עם חיישן אולטרסאונד. החיישן מאפשר לך להקליט אינדיקטורים על הנייר לצורך ניתוח אחר וקביעת סטיות אפשריות בקצב הלב.
ניתוח דופלר - מאפשר להעריך את תהליך זרימת הדם, לזהות את אופי השינויים.
א.ק.ג עוברי - יספק מידע אודות מצבו של העובר.
בדיקת מעבדה.
אם אתה חושד בהיפוקסיה תוך רחמית, יש לנתח את מי השפיר. עם מחסור בחמצן, שרירי פי הטבעת של הילד מתכווצים באופן לא רצוני, והצואה משתחררת למי השפיר. אם הוא זמין, כל הטקטיקות של הלידה ישתנו.
לסיבוכים שונים במהלך הלידה, משתמשים בשיטת אבחון כגון דיקור מי שפיר. שיטה זו כוללת חקר דם שנלקח מעור העור של התינוק במהלך הלידה.
כדי לקבל תמונה מלאה יותר של מצבו של העובר, בדרך כלל משתמשים במספר שיטות מחקר במקביל.
אבחון מודרני מאפשר לזהות את הבעיה במדויק ולקבוע את הדרכים הטובות ביותר לחסל אותה. האם המצפה לא צריכה להיבהל לשווא, אבל אם יש סיבות לדאגה, אי אפשר להסס, במקרה זה עדיף לשחק בבטחה.
טיפול בהיפוקסיה תוך רחמית
ככל שתתגלה מוקדם יותר הימצאות רעב החמצן של העובר, כך הטיפול יהיה יעיל יותר וניתן לצפות לסיבוכים פחותים.
אם אין אינדיקציה לחילוץ עובר מיידי, מרשם טיפול. הטיפול בהיפוקסיה עוברית תוך רחמית מורכב מהיפטרות מהסיבה שהובילה למצב זה, כמו גם מהטיפול הבא של ביטויי היפוקסיה. ראשית כל נקבעות תרופות, אשר פעולתן מכוונת לשיפור זרימת הדם בשליה, לעורר תהליכים מטבוליים בין העובר לאם, תרופות לשיפור אספקת החמצן לעובר. עבור אישה, העיקר הוא לנוח, להתבונן במיטת המיטה ולפעול לפי כל המלצות הרופא.
הרופא המיילד-גינקולוג שלוקח לידה מקשיב באופן קבוע לדופק הלב של התינוק. אם לאחר הטיפול לא חלים שינויים חיוביים, רעב החמצן של העובר גדל, אז לאחר 28 שבועות של הריון, הרופאים עשויים להעלות את שאלת ביצוע ניתוח קיסרי.
מצבו של הרך הנולד בדקה הראשונה לחיים מוערך באמצעות סולם אפגר של עשר נקודות. ציון מתחת לחמש נקודות מצביע על היפוקסיה של הילד. אצל יילוד, דרכי הנשימה מתנקות תחילה מנוזלים, מחממים, במידת הצורך, פעולות החייאה.

לאחר התייצבות מצבו של הילד, במהלך היפוקסיה תוך רחמית, הוולד מונח בתא לחץ, בו נשמרים תנאים נוחים להתפתחות הילד ומתחילים טיפול נוסף. בחודש הראשון הילד מתרגש בקלות, לפעמים להיפך, נרשמת עייפות. אך לאחר מכן, חל שיפור במצב.
בגיל שישה חודשים, סימפטומים של היפוקסיה עשויים לחזור, עוויתות עלולות להופיע, משך התקופה הזו יהיה תלוי בגודל הנזק המוחי של הילד.
מְנִיעָה
כל אם מצפה צריכה לחשוב לא רק על עצמה, אלא גם על התינוק העתידי, ולדעת כיצד למנוע היפוקסיה עוברית תוך רחמית. גם במהלך הבדיקה הראשונה אצל רופא נשים בעת ההרשמה, עליך לספר לו על כל המחלות שסבלת, על מצב בריאותך הנוכחי. המניעה הטובה ביותר להיפוקסיה תוך רחמית היא:
שינה בריאה;
מנוחה טובה;
להיפטר מכל ההרגלים הרעים;
אי הכללת חשיפה לגורמים מזיקים: עשן סיגריות, שינוי אזורי זמן, אקלים;
אורח חיים בריא;
לטייל קבוע באוויר הצח;
תזונה מאוזנת, מזונות עם תכולת ברזל צריכים להפוך לחובה על השולחן שלכם;
רישום חובה במועד מוקדם וביקורים קבועים אצל הרופא;
להימנע ממצבי לחץ;
פעילות גופנית מתונה, שחייה מועילות;
על מנת למנוע היפוקסיה, ניתן לבצע תרגילי נשימה או שירה לאימון נשימה;
הכנה להריון;
הבחירה הנכונה של שיטת המסירה;
לדאוג לבריאותך, טיפול בזמן במחלות.
שיקום בריאות הילד שנולד עם היפוקסיה
כדי לשקם את בריאותו של ילד שנולד עם היפוקסיה, יש צורך:
התבוננות על ידי נוירולוג על מנת לזהות בזמן את הופעתן של פתולוגיות אפשריות ולבצע טיפול מתאים;
האווירה בבית צריכה להיות רגועה;
יש להקפיד על משטר טמפרטורה נוח כדי לא לחשוף את הילד להיפותרמיה או להתחממות יתר;
עדיף להימנע מהחתלה ולתת לילד את הזדמנות לנוע בחופשיות;
לדאוג להנקה, שצריכה להימשך זמן רב ככל האפשר;
לתת לילד עיסוי מיוחד, התעמלות, אמבטיות צמחים;
במקרים קשים יותר, בצע את הטיפול שנקבע על ידי מומחה, עיסויים מיוחדים, הליכי פיזיותרפיה, טיפול עם מומחים צרים.
כל אישה בעמדה מעניינת נבהלת מהביטוי "היפוקסיה עוברית תוך רחמית"... אבחון זה נתקל כיום לעתים קרובות למדי, ובזה כמובן שיחקה רמת ההתפתחות של הרפואה המודרנית: המצאת מכשירי אולטרסאונד ו- CTG אפשרה לאבחן מצבים כאלה גם במהלך ההריון, ולא לברר לאחר מעשה לאחר לידת ילד.
היפוקסיה עוברית, כמו כל מחלה אחרת, מונעת טוב יותר מאשר להירפא, במיוחד בהתחשב באילו השלכות שליליות הפתולוגיה הזו יכולה לגרום לילד. ברוב המקרים ניתן להימנע מהיפוקסיה עוברית על ידי נקיטת אמצעי מניעה בזמן, מהם יש לא מעט:

הליכות ארוכות
ניתן לטעון ללא ספק כי אוויר צח מחומצן הוא פשוט חברתה הטובה ביותר של האישה ההרה. ההליכה מעוררת את כל הגוף, אך בעיקר את מערכת הלב וכלי הדם והנשימה. יותר חמצן נכנס לריאות, החלפת הגזים משתפרת, וכתוצאה מכך גוברת אספקת החמצן דרך השליה לעובר והפרשת המוצרים המטבוליים מגוף האם עולה. בהשפעת אוויר צח בדם, תכולת ההמוגלובין עולה, אשר כידוע ממלא תפקיד חשוב בהעברת חמצן לכל איברי ורקמות הגוף.
משך הטיול המומלץ באוויר הצח הוא לפחות שעתיים ברציפות. אם אפשר רק טיולים קצרים בגלל הבריאות או מזג האוויר, אז אתה צריך ללכת לפחות 2-3 פעמים ביום. במהלך ההריון, אסור לטייל באזורים עם הצטברות גדולה של גזי פליטה. הבחירה חייבת להיעשות לטובת פארק ירוק, חורשה או סוללה.
פעילויות פיזיות
כמובן שבמהלך ההיריון אסור למהר לספורט עם הראש, במיוחד אלה שלא היו חברים איתו לפני ההתעברות. עם זאת, פעילות גופנית מתונה לא רק שלא תפגע בעובר, אלא אפילו תעזור. ולהיפך, אורח החיים של הספה לא יועיל לאם ולתינוק המצפה כלל.
פעילויות כגון יוגה, פילאטיס או אירובי אקווה משפרות את זרימת הדם ומיקרו -מחזוריות בכל הגוף, כולל הן את השליה והן את מערכת הדם העוברית, מה שאומר עלייה באספקת החמצן לתינוק הגדל.
כמובן שיש להתחיל בעומסים כאלה רק באישור רופא נשים בהעדר התוויות נגד ובהשגחת מדריך מוסמך, אשר בכל אימון לוקח בחשבון את מיקומה המיוחד של אישה בהריון ומבצע התאמות מתאימות למצב זה.
תרגילי נשימה
במהלך ההריון הרחם הגדל עוקף את כל איברי חלל הבטן, כולל הסרעפת, ובכך מגביל את תנועתו וכתוצאה מכך את עוצמת ההשראה. זה מוביל לחוסר חמצן בגוף, שיכול להחמיר ככל שמשך ההריון עולה. לכן כל כך חשוב לאישה בהריון לבצע כל יום נשימה נכונה על מנת למנוע היפוקסיה כרונית וחריפה של העובר, מכיוון שהצורך בחמצן גדל באופן משמעותי עד סוף ההריון, ובזמן הלידה עלול להיווצר מצב בלתי צפוי שהיכולת לנשום נכון יכולה לשחק תפקיד גדול בשמירה על החיים ובריאות הילד.
תזונה נכונה
המשמעות במהלך ההריון אינה מוגזמת. ג'אנק פוד לא מאוזן לא מביא תועלת לא לאישה ההרה עצמה ולא לילד ברחמה ועלול בהחלט לגרום לגסטוזיס, דבר שכרוך בהכרח בהופעת היפוקסיה.
תת תזונה היא גם מסוכנת, שכן קיים סיכון גבוה להתפתחות, מה שאומר המוגלובין נמוך וחוסר חמצן. לכן כל כך חשוב לאזן את התזונה ולקבל כמות מספקת של ויטמינים, מינרלים וחומרים אחרים הנחוצים כל כך לתפקוד תקין של כל מערכות הגוף ולצמיחת העובר. חשיבות לא קטנה היא הכללת מזונות המכילים ברזל בתזונה - למשל כבד, בקר, רימונים, כוסמת.
בקבוקי חמצן הם אמצעי שימושי וטעים מאוד למניעת מחסור בחמצן. ניתן למצוא אותם בבר צמחים או במרכז רפואי, כמו גם להכין בעצמם עם ציוד מיוחד, הזמין כעת למכירה.
חמצון היפרברי
לצורך מניעה, כמו גם כאשר מתגלים הסימנים הראשונים להתפתחות היפוקסיה עוברית, ניתן לרשום לאישה בהריון הליכי חמצון היפרבריים בחדר לחץ בלחץ של חמצן טהור. בדרך כלל זהו קורס של 10 מפגשים, ולמרות שהיא לא השיטה הזולה ביותר להגדלת אספקת החמצן, היא עדיין אחת היעילות ביותר. בשל העובדה שהלחץ בחדר הלחץ גדל פי 1.5-3, החמצן הנשאף חודר הרבה יותר בקלות לכל איברי ורקמות הגוף, מתמוסס אפילו בפלסמת הדם ובנוזל הביניים. יחד עם זאת, ריכוזו בגוף יכול לחרוג במספר פעמים על האינדיקטורים הרגילים. לכן, אין לסרב אם הרופא מציע הליך זה, בתנאי שאין לכך התוויות נגד, כגון לחץ דם גבוה, אפילפסיה, ARVI וכו '.
יש לציין כי אבחון וטיפול מוקדם בסיבוכי הריון שונים ובחירת שיטת הלידה המתאימה לכל מצב, הינם במידה מסוימת גם אמצעי מניעה לפתולוגיות כגון: היפוקסיה עוברית כרונית במהלך ההריוןוחדה היפוקסיה עוברית במהלך הלידה.
הוראות
נסה לנשום אוויר צח. אם אתה גר בעיר, נסה ללכת מוקדם בבוקר או מאוחר בלילה כאשר אין הרבה תנועה ברחובות. נסה מדי פעם לנסוע ליער או אל מחוץ לעיר. לאוורר את האזור באופן קבוע. למד טכניקות נשימה נכונות לספק חמצן נוסף לתאים שלך. הימנע מללבוש בגדים העלולים להקשות על הנשימה.
בחר את סוג הפעילות הגופנית המתאימה, שבדרך כלל היא בעלת ערך רב במהלך. זה יכול להיות יוגה, פילאטיס, הליכה, אירובי במים. התעמלו בהנאה ובאופן קבוע. במקרה זה, לאחר מספר שבועות, תבחין בשיפור הרווחה, כמו גם תספק לעצמך מניעת היפוקסיה, גמישות ומצב רוח טוב.
התייעץ עם עצמך לגבי מרשם של תרופות נוגדות חמצון. ככלל, רופאים ממליצים על כמה מהם (למשל actovegin, instenon) כאמצעי מניעה. לעתים קרובות, רופאי נשים רושמים גם קורס של קוקטיילי חמצן, שהם כלי מצוין לטיפול ולמניעת היפוקסיה. זכור כי קוקטיילים אלה הם הטוב ביותר לקחת, או לרכוש מכשיר להכנתם. משקאות דומים הנמכרים ברחוב או בקניונים אינם מומלצים בשל התוספים הכימיים שהם מכילים.
מבשלים תה מצמחי מרפא המשפרים את זרימת הדם: עלי דומדמניות שחורות, לינדן, מזור לימון. רשימת הצמחים הללו ארוכה בהרבה, אך לא ניתן לקחת את כולם במהלך ההריון. משקה כזה יהיה טעים גם חם (עם דבש, לימון) וגם מצונן (עם קוביית קרח, ליים ומנטה טרייה).
עצה מועילה
לעבור באופן קבוע את הבדיקות הדרושות (אולטרסאונד, דופלרוגרפיה, בדיקת דם ביוכימית) כדי למנוע הפרעות במחזור הדם.
מקורות:
- כיצד להימנע מהיפוקסיה עוברית
היפוקסיה עוּבָּר- זו אספקה לא מספקת של חמצן לעובר, הקשורה למחלות של האם, הפרעות בזרימת הדם הרחם או הטבורי, מחלות של הילד. אבחון היפוקסיה מבוסס על הערכה ישירה של המצב עוּבָּרוניתוח תוצאות השיטות העקיפות.
אתה תצטרך
- - התבוננות בתנועות העובר;
- - האזנה לפעימות הלב בעזרת סטטוסקופ;
- - קרדיוטוקוגרפיה;
- - דופלרומטריה;
- - דיקור מי שפיר.
הוראות
אם אתה מבחין בשינויים בפעילות התנועה, זה יכול להיות סימן. בשלב הראשוני אתה עשוי למצוא את התנהגותו חסרת המנוחה של הילד, המתבטאת בתדירות ובהעצמת תנועותיו. עם מחסור חריף בחמצן ועלייה בחמצן התנועה עוּבָּרלהתחיל להיחלש.
הקפד לספר לרופא על שינויים בתנועה. הוא יקשיב לדפיקות לב עם סטטוסקופ עוּבָּר, יעריך את קצב הלב, הקצב, נוכחות הרעש. אך שיטה זו תוכל לחשוף רק שינויים גסים המתרחשים לעתים קרובות במהלך היפוקסיה חריפה. הרופא עשוי לחשוד גם בכרונית היפוקסיהעל ידי סימנים עקיפים, כגון ירידה בגובה קרקעית הרחם, הקשורה לעיכוב גדילה עוּבָּר, וחוסר מים.
אם אתה חושד היפוקסיהתינתן לך קרדיוטוקוגרפיה (CTG). מחקר זה מתבצע בהצלחה במרפאות חוץ. חיישן קולי מחובר לבטן באמצעות רצועות אלסטיות, המקובעות במקום האזנה לפעימות הלב עוּבָּר... תדירות העלייה והירידה בקצב הלב היא בעלת ערך אבחנתי. אם קצב לב מהיר יותר הוא תגובה לתנועה עוּבָּראו התכווצויות רחם (לפחות 5 תוך 30 דקות), אז אפשר לדבר על מצב משגשג עוּבָּר... לשם כך, במסגרת CTG, מבוצעת בדיקת אי-סטרס, שעיקרה הופעת עלייה בקצב הלב בתגובה לתנועות הילד או התכווצות הרחם. אם העובר אינו נותן כל תגובה, הדבר מעיד על היפוקסיה.
בעזרת דופלרוומטריה, מחקר על זרימת הדם בכלי הרחם, חבל הטבור ו עוּבָּר... בנוכחות הפרעות במחזור הדם, ניתן להעריך את חומרת היפוקסיה ולנקוט באמצעים להמשך קורס מוצלח
לאורך כל ההריון, האם המצפה חיה בתקווה שהתינוק שלה ייוולד בריא. אך לפעמים משהו משתבש, והאבחון הבלתי מובן של "היפוקסיה", שניתן לתינוק עוד לפני הלידה, מוציא את האישה לגמרי מאיזון. עם זאת, ברוב המקרים, עזרתם של מומחים מוסמכים, טיפול הולם ומצב רוח בטוח של האם יכולים לכוון את התפתחות המצב לכיוון חיובי. קרא על המאפיינים, ההשלכות והמניעה של היפוקסיה עוברית במאמר.
המונח "היפוקסיה" פירושו מחסור בחמצן, בהתאמה, האבחנה של "היפוקסיה עוברית תוך רחמית" מעידה כי הילד שטרם נולד זקוק מאוד לגז יקר ערך זה. לאיברי הנשימה של התינוק, הנמצאים בשלב הגדילה, אין לאן לקחת חמצן, ואם היה להם זמן להיווצר עד להתפתחות היפוקסיה, הם אינם מסוגלים לתפקד באופן מלא.
היפוקסיה עוברית תוך רחמית היא פתולוגיה חמורה, שבמסגרת נסיבות מסוימות מתבטאת לא רק בשליש הראשון, אלא גם ערב הלידה. יתר על כן, מחסור בחמצן הופך לפעמים למכשול של ממש למשלוח מוצלח.
היפוקסיה עוברית: סוגים
המוזרויות של מהלך המצב הפתולוגי נתנו סיבה לחלק אותו לשני סוגים.
היפוקסיה עוברית כרונית
אבחון זה מסתיר את המשך קיומו של העובר בתנאים של מחסור בחמצן. מצב זה מתפתח אם האישה ההרה, מסיבה כלשהי, לא נרשמה בזמן (וכמובן נשללה מהשגחה רפואית) או בגלל גילוי וטיפול פתולוגי בטרם עת. העובר יכול להיות במצב זה במשך מספר ימים, שבועות או חודשים.
ההשלכות של סוג זה של היפוקסיה על העובר בתחילת ההריון הן כל מיני הפרעות בהנחת מערכות האיברים, כמו גם עיכוב בהיווצרות העובר בכללותו. הפרעה כרונית בסוף ההריון מאיימת בסיבוכים מסוכנים עוד יותר לתינוק. ביניהם:
- הפרעות חמורות במערכת העצבים המרכזית;
- הפרעות באונטוגנזה הפיזית;
- פעלולנות;
- יכולת הסתגלות נמוכה לעולם החיצון אצל יילוד;
- סירוב לאכול, חרדות והפרעות במערכת העצבים אצל התינוק.

היפוקסיה עוברית חריפה
סוג זה של הפרעה מתאפיין בפתאומיות של התפתחות ויכול להתרחש במהלך ההיריון, כמו גם במהלך הלידה. אי אפשר לתקן הפרעה זו באמצעות התערבויות טיפוליות, מכיוון שהיא נמשכת מספר דקות בלבד או מספר שעות מוגבל. האישה ההרה תקבל מיד לידה דחופה, אחרת ההשלכות של היפוקסיה עוברית כזו על הילד הן הכי שליליות - העיכוב הקטן ביותר יעלה לו בחייו. מחסור חריף וממושך בחמצן מדכא באופן בלתי הפיך את פעילות מוח העובר והופך לתוצאה של חנק תוך רחמי.

גם אם יצליחו להסיר את התינוק בזמן, לא יהיה ביטחון מלא במצב הבריאותי הטוב שלו. לפעמים ההשלכות של היפוקסיה עוברית וחניקה משאירות את הילד במשך 5 - 6 שנים מחייו. במקרים אחרים, מכלול של הפרעות פנימיות עקב היפוקסיה גורם לילד להיות תלוי בטיפול מתמיד למשך שארית חייו.
מדוע היפוקסיה עוברית מסוכנת?
פתולוגיה יכולה לגרום לילד לכל מיני מחלות. אנו מפרטים את ההשלכות החמורות והחמורות ביותר של הפתולוגיה:
- הפרעות קרדינליות באזור המוח.
- הצטברות נוזלים ברקמות המוח.
- טפטוף של המוח.
- אֶפִּילֶפּסִיָה.
- חריגות בהתפתחות איברים פנימיים.
- דימום במוח.
- שיתוק מוחין.
היפוקסיה עוברית תוך רחמית במהלך ההיריון, עם צירוף מקרים מצער של נסיבות, אבדון לנכות בילדות, פיגור שכלי ויכולת הסתגלות לקויה בחברה.

גורמים להיפוקסיה עוברית
ישנם גורמים רבים שיכולים איכשהו "לחסום" את הגישה של חומר בעל ערך לעובר. היפוקסיה כרונית יכולה להיפתח על ידי:
- מחלות של אישה הנוגעות למערכת הנשימה, ההמטופויטית והלב;
- פתולוגיה של התפתחות העובר (זיהום, חוסר תאימות עם האם לדם Rh);
- המיקום הפתולוגי של חבל הטבור (למשל, הוא נשר, נלחץ על בסיס הצגת העובר, קשור בקשר), מה שמשבש את זרימת הדם;
- מהלך חמור וממושך של רעילות;
- נפח מוגזם של מי שפיר;
- הריון עם שני עוברים או יותר;
- הריון לאחר המונח;
- להישאר בהריון בתנאים מלחיצים;
- דיכאון אצל האם המצפה (בהיותה במצב של דיכאון, האישה נושמת בתדירות נמוכה יותר, כך שהתינוק לא נושם איתה מספיק);
- הסתבכות הדוקה של חבל הטבור בצוואר התינוק;
- היפרדות שליה, עבודה מהירה או ארוכה מדי;
- הרדמה לא הולמת במהלך הלידה.

היפוקסיה של העובר ויילוד
הגורמים המסוכנים בהם דנו לעיל יכולים לגרום לא רק להפרעות פנימיות, אלא גם לחנק של התינוק בזמן הלידה. יילוד נחשב לילד בתוך 7 ימים לאחר הלידה. כעת מבחן הכוח שנקרא עובר על ידי כל איבריו של אדם קטן. אם האם אובחנה כחולה בחמצן לפני לידת התינוק, התינוק יכול לצפות לאותן צרות לאחר הלידה.
כשילד נחנק ברחם האם, הוא מנסה בכל כוחו לפצות על הגירעון הזה, ולכן הוא מתחיל לנשום מבעד לפתח שבגלוטי. כתוצאה מכך, חומרים זרים בצורה של ריר, דם ונוזל מי שפיר חודרים לשם, אשר בלידה יסתמו את איברי הנשימה של הילד ויגרמו לחנק - בפשטות, יחנקו את התינוק. לכן ילדים כאלה נצפים מקרוב בימים הראשונים לחייהם.

על פי החומרה, היפוקסיה של העובר מתחלקת לבינונית וחמורה. מצבו של הילד מוערך לאחר הלידה, בהנחיית המדדים הסטנדרטיים של סולם האפגר. הסולם מורכב מחמישה אינדיקטורים, שכל אחד מהם מדורג בין 0 ל -2 נקודות.
כשהתינוק רק נולד, מצבו נתון מיד להערכה כללית, ולאחר 5 דקות הוא נבדק מחדש. אם ילד "מרוויח" מ -8 עד 10 נקודות, הוא נחשב לבריא, כלומר, לא הייתה לו חמצן במהלך הלידה. ציון של 4 - 7 נקודות מצביע על היפוקסיה מתונה, ואינדיקטורים בטווח של 0 - 3 נקודות נותנים לרופאים עילה לדבר על היפוקסיה חמורה וחנק של הילוד.
סימפטומים של היפוקסיה עוברית
אי אפשר לאבחן היפוקסיה עוברית בתחילת ההריון ללא ציוד מיוחד (דופלר ואולטרסאונד) - העובר עדיין קטן מאוד, כך שהוא לא יכול "לספר" לאם עד כמה הוא גרוע.
דרך יעילה לצאת מהמצב היא בדיקות סדירות ולא מתוכננות. הסיבה לביקור במרפאת הלידה היא מחלות כרוניות של אישה בהריון ובריאותה הלקויה.

כשהבטן גדלה, על האם לקחת שליטה מתמדת בתנועות התינוק. הטכניקה של 10 תנועות תעזור לאישה לחשוד בהתפתחות הפתולוגיה בכוחות עצמה. הוא מורכב מהבאים: התעוררות בבוקר, האם מתחילה לספור כמה פעמים התינוק שלה יזוז במהלך היום. התנועות מחולקות לסדרות וצריכות להיות לפחות 10 סדרות כאלה ביום. לדוגמה, אתה מרגיש שהתינוק "דופק" בפנים וזה נמשך 1 - 2 דקות - זוהי הסדרה הראשונה, לאחר זמן מה התנועות חוזרות על עצמן. - הסדרה השנייה וכן הלאה. אם יש פחות מ -10 סדרות כאלה, זהו סימן מובהק להיפוקסיה עוברית.
היפוקסיה תוך רחמית חריפה מסומנת על ידי עכירותו של מי השפיר, הנקבעת על ידי ניתוח מעבדה.
כיצד לקבוע היפוקסיה עוברית
כל שיטות האבחון היעילות מבוססות על בדיקה מלאה של האם המצפה על ידי רופא במהלך בדיקה מתוכננת או לא מתוכננת. רופא הנשים יקשיב לדופק העובר ויקבע את תדירותו. פעימות לב איטיות של הפירורים מהוות סיבה לבדיקה נוספת.
כדי ללמוד את קצב הלב של הילד בצורה מדויקת יותר, הם משתמשים בשיטת הקרדיוטוקוגרפיה - א.ק.ג לעובר.
סימנים של היפוקסיה עוברית על פי CTG הם כדלקמן:
- מספר פעימות הלב מצטמצם או נעדר כליל;
- פעימות לב תכופות מדי של הילד על רקע התנועה שלו והטון הבלתי רצוני של הרחם.

שיטת אבחון יעילה נוספת להיפוקסיה היא אולטרסאונד תוך רחמי (דופלר), שבאמצעותו מוערכת התמונה הכוללת של זרימת הדם ברחם. כמו כן, המאבחן בהחלט יעיד על היפוקסיה של העובר באולטרסאונד קונבנציונאלי אם יזהה חריגות בהתפתחות השליה, היווצרותה או הזדקנותה המהירה מדי, קירות דקים או עבים מדי.

בנוסף, בדיקות דם יסייעו לאשר את הימצאות היפוקסיה. הפתולוגיה תסומן ברמה גבוהה של אנזימים בדם, תוצרי חמצון שומנים וכו '.
טיפול בהיפוקסיה עוברית
אפשר לקוות להיפטר מהפתולוגיה אם המחסור בחמצן התגלה בזמן ואין למטופל אינדיקציות ללידה דחופה באמצעות ניתוח קיסרי.
מה לעשות עם היפוקסיה עוברית מדאיג כל אישה בהריון ששמעה אבחנה כזו. האם נדרשת להיות רגועה ומוכנה לשתף פעולה עם הרופא המטפל בכל דבר. ראשית, הרופאים ינסו לחסום את השפעת המחלה או מצבה של האם, מה ששימש דחיפה להתפתחות הסיבוך.
חומרת רעב החמצן קובעת אם הטיפול יהיה באשפוז או בחוץ. עיקרי התכנית הטיפולית הם התנאים הבאים:
- רגוע ומנוחה במיטה.
- נטילת תרופות הממריצות את גישה החמצן ללא הפרעה לילד.
- שתיית מים מחומצנים.

היפוקסיה עוברית ולידה
היפוקסיה עוברית יכולה להתבטא לא רק בסוף ההריון, אלא גם ישירות במהלך הלידה. כאשר תינוק נולד, הרופאים מעריכים באופן קבוע את אופי פעימות הלב שלו. סיבה לדאגה היא התפתחות של עלייה או האטה בפעילות הלב.
חומרת הברדיקרדיה והטכיקרדיה במהלך הלידה עשויה להשתנות. בתחילת הלידה מחסור בחמצן עוברי מצוין ברדיקרדיה של כ -100 פעימות לדקה, ובמחזור השני - 98 פעימות. עם היפוקסיה, כתגובה לכל התכווצות, יש ירידה בתדירות פעימות הלב עד 50 פעמים בדקה.
כיצד להימנע מהיפוקסיה עוברית
האחריות על הסבירות לפתח רעב חמצן תוך רחמי אצל ילד מוטלת במידה רבה על אמו. כדי לא להתמודד עם סיבוך כה רציני במהלך ההריון, אישה צריכה לנהל את אורח החיים הנכון ביותר. הבה נפרט בקצרה את האמצעים העיקריים למניעת היפוקסיה עוברית במהלך ההריון. בקיצור, כי סביר להניח שלא תלמדו שום דבר חדש - כולם יודעים על כללי אורח חיים בריא. אז, האם הצפויה צריכה:
- אחת ולתמיד חלק מהרגלים רעים (למשל, שכח מה זה סיגריות);
- לבלות הרבה זמן בחוץ. זכור כי אזור ההליכה האידיאלי רחוק משבילים עמוסים;
- להמציא תזונה בריאה ומאוזנת עם נוכחות חיונית של מזונות המכילים ברזל;
- להגיע לכל הבדיקות המתוכננות, כמו גם להגיע למרפאת לידה לא מתוכננת אם משהו מפריע לך;
- ליידע את הגינקולוג על כל המחלות הכרוניות;
- עקוב אחר איכות הנשימה שלך. אם יש סימני אזהרה (למשל, קוצר נשימה), פנה מיד לרופא להסבר על המצב;
- באישור הרופא, לשלוט במתחם ההתעמלות הנשימתית ולבצע אותו באופן קבוע;
- לישון מספיק ולנוח מספיק במהלך היום.

לא משנה כמה מוזר זה יישמע, אך במהלך ההריון אישה צריכה לחשוב ולדאוג לא לתינוק הגדל בתוכה, אלא לעצמה. האם המצפה, למעשה, היא מראה המקרינה את כל התכונות של רווחתה על העובר. ככל שאישה בריאה יותר, כך יהיו לתינוקה תנאים נוחים יותר לצמיחה והתפתחות. להיות בריא!
היפוקסיה עוברית תוך רחמית היא תהליך מסוכן שלצערנו הוא נפוץ מאוד. ההשלכות של היפוקסיה עלולות להשפיע לרעה על התפתחות העובר ועל פעילות איבריו הפנימיים. חייו ובריאותו של הילד שטרם נולד תלויים במידה רבה באבחון וטיפול בזמן.
מחכה לנס
הריון הוא זמן מרגש ומשמח מאוד עבור כל אישה. אך לציפייה המשמחת ללידת תינוק, מתווספת חרדה לבריאותו. האם לעתיד נושאת בנטל אחריות כבד. במשך תשעה חודשים מתפתחים וצומחים בהם חיים חדשים. בריאותו של תינוק שטרם נולד תלויה ישירות ברווחת אמו.
ישנן קווים מנחים רבים לניהול בריאותך במהלך ההריון. זה חל על תזונה, אורח חיים, מתח רגשי ועוד. אי שמירה על כללים פשוטים אלה עלולה לגרום לתוצאות שליליות ולפגוע בבריאות העובר.
אחת ההשלכות הללו יכולה להיות היפוקסיה תוך רחמית, הגורמת להפרעות בהתפתחות העובר ובמקרים מסוימים גם לדעוך ההריון. כדי להימנע מכך, האם הצפויה צריכה ללמוד בעיון את גורמי הסיכון הטמונים לה במהלך ההריון ולנסות למנוע את הופעתם.
מהי היפוקסיה
"היפוקסיה" היא מילה יוונית עתיקה המתורגמת מילולית כ"חמצן נמוך ". מונח זה מציין רעב חמצן, אותו חווה הגוף או איבריו האישיים כתוצאה מחשיפה לגורמים מסוימים.

עם רעב חמצן ממושך מתרחשים תהליכים מורפולוגיים בלתי הפיכים בגוף האדם. הם משנים את מבנה הרקמות והאיברים ומשבשים את יכולותיהם התפקודיות. עם רעב החמצן של העובר, תהליך היווצרות האיברים הפנימיים מואט ומופרע, הילד יכול להיוולד בפיגור בהתפתחות מערכות חיוניות או למות. אלו הן ההשלכות של היפוקסיה תוך רחמית. הלב, הכליות, הכבד ומערכת העצבים המרכזית מושפעים בצורה החזקה ביותר מהיפוקסיה.
מחסור בחמצן יכול ללוות כל מחלה או להתעורר כתהליך עצמאי, הכרוך בפגמים באיברים פנימיים. מסיבה זו, לא ניתן לסווג היפוקסיה כמחלה, זהו תהליך פתולוגי, זהה לדלקת או ניוון.
סימפטומים של היפוקסיה עוברית
יש לציין כי בשלושת החודשים הראשונים להריון מחסור בחמצן מתפתח לעתים רחוקות למדי. לרוב זה יכול לקרות בשליש השני והשלישי. זאת בשל העובדה שעם גדילת העובר עולה גם עלייה בצורך שלו בחמצן, ובנסיבות מסוימות לא טובות, גופתה של אישה בהריון לא יכולה להתמודד עם משימה זו.
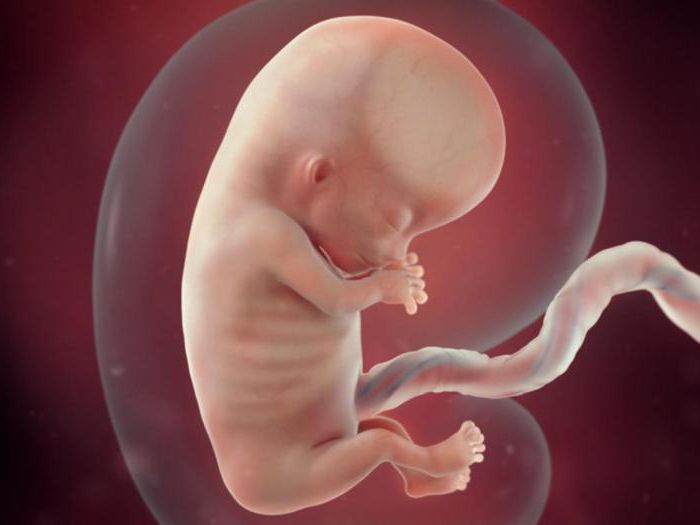
קשה לזהות מחסור בחמצן בתינוק ללא בדיקות אבחון, במיוחד בתחילת ההריון. אך ישנם כמה סימנים של היפוקסיה תוך רחמית, שאמורה להוות אות מדאיג עבור האם הצפויה.
הדבר הראשון שיש לשים לב אליו הוא פעילות העובר. כעשר תנועות ביום נחשבות לנורמה. בשלבים הראשונים של היפוקסיה התינוק מתחיל לחוש אי נוחות, ולכן הוא פעיל מדי. עם מחסור חמצן ארוך יותר, כמות ההפרעה יורדת. בנוסף, היפוקסיה תוך רחמית יכולה להתאפיין בשיהוקים עוברים תכופים.
אם הסטייה במספר התנועות מהנורמה ושיהוקים תכופים אינן קשורות במאמץ הגופני של האם המצפה או במצב לא נוח, נדרש לפנות בהקדם האפשרי למומחה, שיזהה את הגורם ל התנהגות עוברית זו, ואם יש צורך, לרשום טיפול.
גורמים להתרחשות
הגורמים להיפוקסיה עוברית תוך רחמית יכולים להיות שונים. אלה כוללים מחלות בהן סובלת אישה בהריון, פתולוגיות של השליה, זיהום,
מבין מחלות האם המובילות להיפוקסיה עוברית ניתן להבחין בין הדברים הבאים:
- אֲנֶמִיָה;
- הפרעות בעבודה של מערכת הלב וכלי הדם;
- מחלות בדרכי הנשימה;
- סוכרת.
בנוסף, הרגלים רעים מהם סובלת האם המצפה משפיעים על בריאות התינוק. מניעת היפוקסיה תוך רחמית כוללת הפסקת עישון מוחלטת ואלכוהול. כל סטייה מהנורמות המקובלות של ההיריון יכולה להוביל להרעבת חמצן של העובר. סטיות כאלה יכולות להיות ניתוק והזדקנות מוקדמת של השליה, חיי עובר ממושכים או טונוס רחם מוגבר.

גורם נוסף הכרוך בכך הוא חוסר התאמה של גורם ה- Rh של האם והילד. חוסר תאימות כזה יכול להוביל למחלה המוליטית של העובר, המלווה לעתים קרובות בחמצן. בנוסף לגורמים הנ"ל, ההשפעה יכולה להשפיע מכנית על העובר - הסתבכות בחבל הטבור, סחיטת הראש במהלך הלידה וכן הלאה.
הגורמים להיפוקסיה תוך רחמית יכולים להפוך גם לסיבות לסיבוכים אחרים, חמורים לא פחות. כדי להימנע מהשפעה שלילית על התפתחות העובר, על האם הצפויה להיות במעקב של רופא מומחה לאורך כל תקופת ההריון.
סוגי היפוקסיה עוברית
תלוי כמה זמן מחסור בחמצן נמשך, להיפוקסיה תוך רחמית יש שתי צורות: חריפה וכרונית. היפוקסיה חריפה מאופיינת בירידה חדה בחמצן המסופק. הצורה החריפה הנפוצה ביותר מתרחשת במהלך הלידה או עם דימום רחמי רב. היפוקסיה תוך רחמית כרונית נוצרת לאורך זמן, ומשבשת בהדרגה את תהליכי התפתחות העובר.
מידת ההתקדמות של מחסור בחמצן
ישנן שלוש דרגות התפתחות של היפוקסיה עוברית. בהתחלה, העובר, שלא קיבל את כמות החמצן הנדרשת, מנסה לפצות על מחסורו. התואר הראשון הוא לפצות על חוסר החמצן. בגוף התינוק מתחילים להתרחש שינויים שמטרתם להגדיל את נפח החמצן הנכנס. רמת ההורמון המגביר את הטון של כלי הדם, קורטיזול, עולה. רמה מוגברת של קורטיזול מעוררת עלייה בנפח הדם המסתובב בכלים ועלייה בקצב הלב. הרכב הדם משתנה: רמת ההמוגלובין והאריתרוציטים עולה. בנוסף, קיימת פעילות מוגברת של התינוק. הוא מתחיל לנוע בצורה אינטנסיבית יותר ולבצע תנועות נשימה, למרות הגלוטיות הסגורות.

בשלב השני של הפיצוי החלקי, תפקידי ההגנה של הגוף נקבעים על פי איברים עדיפיים המסופקים מלכתחילה עם חמצן. איברים אלה הם הלב והמוח, בהתאמה, איברים אחרים (כליות, ריאות, מערכת העיכול) מקבלים דם דל בחמצן, מה שמוביל להפרעות בהתפתחותם ובעבודתם. מחסור בחמצן מוביל גם לפירוק הגלוקוז. זה תורם לירידה באספקת האנרגיה בתאי הגוף והפרעות מטבוליות.
להיפוקסיה עוברית תוך רחמית כרונית יש גם שלב שלישי בהתקדמות - פיצוי. כלפי חוץ, הבמה מתבטאת בירידה בפעילות העובר וירידה בקצב הלב. עבודת מנגנוני ההגנה שמטרתם לספק לאיברים חמצן נכשלת. קורטיזול מיוצר בכמויות לא מספיקות, כך שזרימת הדם מאטה ויורדת.הדם רווי בפחמן דו חמצני, קרישת הדם נפגעת, מה שמוביל להיווצרות קרישי דם ודימום.
אמצעי אבחון
שיטות אבחון אינסטרומנטאלי עוזרות לקבוע את נוכחות ומידת הרעב של החמצן. השיטה הראשונה כזו היא קרדיוטוקוגרפיה (CTG). שיטת אבחון זו בטוחה לחלוטין. מכשיר הקרדיוטוקוגרפיה מתעד באופן רציף את קצב הלב של העובר והתכווצויות הרחם. טכוגרם מוצג באמצעות גרף קולי. זהו גרף המשקף את מספר ההתכווצויות של שריר הלב בפרק זמן נתון. מודד תנודות לחץ וטון רחם, מציג היסטרוגרמה - גרף של פעילות השרירים של הרחם. CTG סופר את מספר התנועות ומאפשר לך לעקוב אחר התלות של קצב הלב בפעילות העובר.

החל מהשבוע העשרים להריון ניתן לבצע בדיקת אולטרסאונד עם אולטרסאונד דופלר. שיטה זו מכוונת לבחון את זרימת הדם מהאם לשליה ומהשליה לעובר ומאפשרת איתור הפרעות במחזור הרחם. באמצעות שיטת אבחון זו תוכלו גם לקבוע את איכות מי השפיר.
בנוסף לשיטות הנ"ל, מומחה מקשיב ללב העובר כדי להעריך את עבודתו באמצעות סטטוסקופ מיילדותי. עם זאת, שיטה זו אינה מדויקת, לכן אם יש חשד לחריגת לב, הרופא מפנה את האישה ההרה לעבור CTG ואולטרסאונד.
יַחַס
טיפול בהיפוקסי תוך רחמי דורש מעקב אחר האישה ההרה בבית החולים. האישה ניתנת למנוחה מוחלטת ונקבעת שיטת טיפול טיפולית, שמטרתה לא רק להעשיר את הדם בחמצן, אלא גם לזהות את הסיבה האמיתית להיפוקסיה. ככלל, חריגות במהלך ההיריון, כגון היפוקסיה עוברית תוך רחמית, הן התוצאות או התסמינים של מחלה.
הרופא רושם תרופות לאישה ההרה המפחיתות את צמיגות הדם, משפרות את זרימת הדם מהאם לשליה ומנרמל את חילוף החומרים בין האם לעובר. מינוי תרופות ונהלים אחרים תלוי בסיבת ההיפוקסיה, אם היא מזוהה, ומטרתה לחסל סיבה זו.
עם דינמיקה חיובית, המטופל משוחרר ונותנים המלצות למניעת היפוקסיה. אלה כוללים הליכה באוויר הצח, הפחתת פעילות גופנית, הפסקת הרגלים רעים ושמירה על כללי תזונה מסוימים. אם הטיפול אינו מוצלח ומחסור בחמצן נמשך, יש צורך בחילוץ מהיר של העובר. אם תקופת ההיריון עולה על עשרים ושמונה שבועות, הרופא רושם ניתוח - ניתוח קיסרי.
מְנִיעָה
ישנן מספר קווים מנחים פשוטים שיכולים לסייע בהפחתת הסיכון של תינוקך לחוסר חמצן. לפני תכנון הריון, אישה צריכה להתמודד עם הטיפול במחלות כרוניות, להיפטר מהרגלים רעים. כאשר מתרחש הריון, חשוב להירשם למוסד רפואי בשלב מוקדם. במהלך כל תקופת ההריון, יש צורך לבקר רופא באופן קבוע, לבצע בדיקות ולעשות בדיקת אולטרסאונד. זה יבטיח שליטה על בריאות האישה ההרה והתינוק, ולכן יסייע להימנע מהתפתחות מצבים פתולוגיים אפשריים של העובר.

היבט חשוב במניעת היפוקסיה תוך רחמית הוא שמירה על אורח חיים בריא. יש צורך לבלות הרבה זמן בחוץ, לישון שמונה שעות ביום, לאזן את הדיאטה.
במהלך ההריון, עליך לחדש את אספקת הויטמינים וחומרים המזינים, שרמתם יורדת עקב העומס הנוסף על הגוף. יש לשמור על רמות סידן, מגנזיום ומינרלים אחרים. חשוב במיוחד לשלוט על תכולת הברזל בדם, מכיוון שרמתו הנמוכה מביאה לאנמיה - אחד הגורמים העיקריים להיפוקסיה. יש ליטול תכשירי ויטמין לפי הוראת הרופא שלך.
אפקטים
ההשלכות של היפוקסיה תוך רחמית תלויות בסוג שלה. היפוקסיה כרונית, שהחלה בתחילת ההריון, כאשר היווצרות מערכות החיוניות של העובר רק מתחילה, יכולה להוביל להיווצרות פגמים מולדים. היפוקסיה, המועברת בסוף ההריון, עלולה לגרום לעיכוב בהתפתחות העובר, ומובילה גם לאיסכמיה ולנמק של איברים בודדים. לתינוק שזה עתה נולד יש לרוב חוסר גובה ומשקל, כמו גם תקופת הסתגלות קשה (מבנה מחדש של הגוף בסביבה חדשה). בעתיד, רעב חמצן שחווה ברחם יכול לגרום למחלות כמו אפילפסיה ושיתוק מוחין.
היפוקסיה תוך רחמית חריפה של הילד מביאה לאיסכמיה ולנמק רקמות. אם מתרחשת היפוקסיה חריפה במהלך הלידה, יתכנו מספר השלכות, תלוי בגורם לרעב חמצן:
- דרכי הנשימה של התינוק אינן נקיות לחלוטין ממי השפיר. במקרה זה, התפתחות של דלקת ריאות אפשרית, במקרה הגרוע ביותר, מוות של ילד מחנק.
- אובדן נפח דם גדול. יילוד מפתח הלם דימומי, המשבש את מנגנוני העבודה של כל המערכות. בנסיבות כאלה, קיים איום על חייו של לא רק התינוק, אלא גם על האם.
לאחר לידת תינוק שעבר היפוקסיה ברחם, הוא זקוק למעקב מתמיד אחר מומחים מוסמכים. ההשלכות של רעב חמצן עלולות להופיע לא בימי החיים הראשונים, אלא הרבה יותר מאוחר. לכן, חשוב מאוד לעקוב אחר שינויים וחריגות בהתפתחות התינוק על מנת לזהות ולמנוע התפתחות של תופעות לוואי של היפוקסיה.
