Fibrotsüstilise mastopaatia kajad määratakse kasutades ultraheliuuring(ehhograafia järgi), mis on väga informatiivne, ohutu, mitteinvasiivne ja kaasaegne meetod piimanäärmete seisundi uurimine
Hajus mastopaatia kajad on protsessi käigus ilmnenud haiguse näitajad ultraheli diagnostika rind patsiendid (ehhograafiline meetod). Need võivad erineda sõltuvalt haiguse arengu ajast, patsiendi vanusest ja tervislikust seisundist.
Fibrotsüstilist mastopaatiat (FCM) peetakse rinna patoloogiliseks seisundiks ja healoomuliseks moodustiseks. Haigusega kaasnevad sümptomid:
- tükid rinnus;
- tsüstid, mis erinevad üksteisest suuruse ja kuju poolest;
- valu rindkere piirkonnas;
- eritis nibudest;
- muutused rindade kontuurides ja suuruses.
Tähtis: kahepoolse mastopaatia korral toimub mõlema piimanäärme muutus ja kahjustus, kuid muutused on väljendunud, need võivad olla erinevad.
Rindade mastopaatia on reproduktiivses eas naistel tavaline. Seda esineb ka menopausis naistel.
Haiguse arengu peamine põhjus on hormonaalse tasakaalu rikkumine naise kehas. Hormoonide kontsentratsiooni näitajad on olulised:
- progesteroon;
- östrogeen.
Ultraheli diagnostika vajadus
 FCM on ravitav, kui haigus avastatakse varakult. Mõni aeg tagasi ei seostatud mastopaatiat rinnanäärme onkoloogiliste moodustiste tekkega. Kuid selle valdkonna kaasaegsed uuringud võimaldavad meil pidada seda haigust vähile eelnevaks seisundiks. Uuringu määrab mammoloog.
FCM on ravitav, kui haigus avastatakse varakult. Mõni aeg tagasi ei seostatud mastopaatiat rinnanäärme onkoloogiliste moodustiste tekkega. Kuid selle valdkonna kaasaegsed uuringud võimaldavad meil pidada seda haigust vähile eelnevaks seisundiks. Uuringu määrab mammoloog.
Tähtis: FCM on vahepealne staadium patoloogilise seisundi ja onkoloogia vahel.
Healoomulise moodustise muundumiseks pahaloomuliseks peab toimuma teatud tegurite kombinatsioon. Selleks, et vältida haiguse tüsistusi ja onkoloogilise seisundi tekkimist, on vaja võimalikult kiiresti konsulteerida spetsialistiga ja läbida kõik vajalikud uuringud.
Piimanäärmete ultraheli kohta vaadake videot.
Haiguse kajad
Tähtis: millised on kiulise mastopaatia kajamärgid ja mida need tähendavad, peate igal juhul mammoloogiga nõu pidama.
Hajus fibrotsüstilise mastopaatia sümptomite kindlaksmääramiseks suudab patsient iseseisvalt, sondeerides rindkere, seistes ja lamades.
Meditsiinilises diagnostikas kasutatakse järgmist:
- vere koostise analüüs hormonaalsete ainete ja muude näitajate osas;
- mammograafia;
- ultraheli protseduur.
Kõiki tehnikaid rakendatakse integreeritult, tagades diagnoosi täpsuse.
Tähtis: fibrotsüstilise mastopaatia diagnoos saab toimuda alles pärast seda, kui patsient on läbinud kõik uuringud.
Mastopaatia diagnoosimiseks uuritakse hoolikalt nääre kudet ehhograafilise meetodi abil, jälgides näärme perifeersetest osadest nibu piirkonda. Uurimismeetod on alati kahepoolne, uuritakse mõlemaid piimanäärmeid. Isegi kui patsient kaebab ainult ühe rinna üle.
Haiguse difuusse vormi korral võib uuring näidata konkreetse koe ülekaalu, sel viisil tehakse diagnoos.
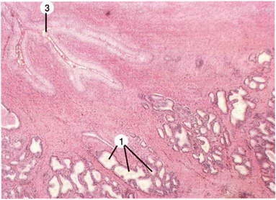
Fibrotsüstiline mastopaatia ultraheliuuringul määratakse järgmiste kajamärkide järgi:
- rinnanäärme näärmekoe kihi paksus;
- rinnakoe tiheduse näitaja;
- piimakanalite piirkondade fibroos;
- rindade seisundi ebapiisavus, patsiendi vanus;
- nibu ja selle piirkonna kahjustus;
- näärme kanalite laienemine;
- tsüstide olemasolu.
Uuring näitab, et fibrotsüstilise mastopaatia kajad erinevad sõltuvalt patsiendi vanusest.
Mida vanem on naine, seda väiksem on näärmekihi paksus ja seda suurem on kudede tihedus. Suurima tiheduse näitajad saavutavad 55-aastased naised.
Meetodi eelised
 Ultraheliuuring on kõige ohutum, seda saavad teha noored tüdrukud ja naised, kes ootavad last.
Ultraheliuuring on kõige ohutum, seda saavad teha noored tüdrukud ja naised, kes ootavad last.
Teabe sisu määrab kõrge eraldusvõime. Fibrotsüstiline mastopaatia on ultraheliga selgelt nähtav ning see meetod võimaldab hinnata ka rinnaimplantaatide seisukorda, hinnata põletikupiirkonda. Lisaks võib uuring näidata rinna vahetus läheduses asuvate lümfisõlmede seisundit.
Tähtis: rindade seisundi jälgimiseks on vajalikud ennetavad ultraheliuuringud, terve naine tuleb kontrollida kord aastas.
See meetod on fibrotsüstilise mastopaatia diagnoosi selgitamiseks hädavajalik. Haiguse ilmingutest täieliku pildi saamiseks on vajalik ultraheliuuring.
Koekihi paksuse indikaatori ja kajatiheduse näitajate tundmine võimaldab koostada pädeva raviplaani ja saavutada haiguse remissiooniseisundi. See annab võimaluse elada täisväärtuslikku elu.
Lisateavet haiguse kohta leiate videost.
Oluline on teada! Naistel, kes pole sünnitanud kuni 25-30. eluaastani, fibrotsüstiline haigus (mastopaatia) erilist muret ei tekita, kuid 30. eluaastale lähemal, eriti raseduse ajal ja pärast sünnitust, tekib 80 protsendil naistest mastopaatia tüsistus. Koos sünnitamata naistega unustavad paljud emad, kes pühendavad peaaegu kogu oma aja lapsele, oma tervise või arvavad, et see probleem on tühine ja möödub iseenesest. Lapseootel emad on veelgi keerulisemas olukorras - raseduse ja B-hepatiidi ajal paljud apteegipreparaadid on keelatud. Kas teadsite, et mastopaatia võib põhjustada rinnavähki, kui seda haigust ennetades õigeaegselt ei ravita. Oh täiesti looduslik ravim mastopaatiast (fibrotsüstiline haigus), ühildub rinnaga toitmine ja rasedus loe siit...
Eesnääret peetakse meeste "teiseks südameks". See keha nõuab perioodilist põhjalikku uurimist, et selle hajusad muutused saaks õigeaegselt tuvastada ja vajalik ravi... Kõige täpsem diagnoos on ultraheliuuringu kehtestamine. Ultraheli diagnostika tuvastab sageli sarnaseid eesnäärmeprobleeme. Diagnoos on vastuoluline ja hõlmab eesnäärme vajalikku ravi.
Kuidas eesnäärme struktuur võib muutuda
 Meditsiinis nimetatakse difuusseid muutusi düstroofsed muutused eesnäärme parenhüüm, mida võivad põhjustada sellised haigused nagu kasvajad, näärmepõletik.
Meditsiinis nimetatakse difuusseid muutusi düstroofsed muutused eesnäärme parenhüüm, mida võivad põhjustada sellised haigused nagu kasvajad, näärmepõletik.
Heterogeenseid muutusi parenhüümis saab määrata ainult ultraheliuuringuga. Kuna iga haigusega kaasnevad patognoomilised muutused, nimelt sarnasel viisil eesnäärme piirkonna uuringud võimaldavad eristada onkoloogiaga tsüsti, adenoomiga abstsessi, ägedat prostatiiti kroonilise prostatiidiga.
Kõige sagedamini põhjustavad urogenitaalsüsteemiga seotud haigused eesnäärme struktuuri muutusi.
See võib juhtuda järgmistel põhjustel:
- sidekoed on oluliselt laienenud;
- näärme rakkudes on toimunud metaboolsed muutused;
- põletiku tagajärjel on tekkinud kudede vohamine;
- elundi verevarustussüsteemis ilmnesid mõned tõrked;
- mõjutamata kudede piirkonnas ilmnesid kasvajad.
Hübriidparameetrid konversioonide tüübi järgi:
Pärast ultraheliuuringut diagnoositakse kõige sagedamini hüperplaasia, düsplaasia tunnused. Nad ei esinda patoloogiat, räägivad ainult konkreetsete protsesside läbimisest. Hüperplaasia, näärme düsplaasia korral moodustuvad tervete rakkude alad uuesti hübriidseteks, mitteiseloomulikeks eesnäärmerakkudeks. Düsplaasia võib rakkude transformatsiooni taseme poolest erineda: kerge ja mõõdukas (näitab põletikku), raske (võib viidata elundi vähieelsele seisundile). Düsplaasia kaob teatud aja möödudes, kuid kui hüperplaasiat ei ravita, on oht selle tekkeks vähkkasvaja eesnäärme.
Haigused, mida tõendavad hajusad muutused
Uuringu tulemuste põhjal diagnoosivad arstid haiguse, määravad optimaalse ravi.
Prostatiit
 Viitab eesnäärme tõsistele haigustele.
Viitab eesnäärme tõsistele haigustele.
Prostatiidi peamised sümptomid:
- uriinierituse läbiviimisel esineb ejakulatsioon ebamugavustunne põletustunne;
- seksuaalelus tekivad katkestused;
- kohal sagedane tung tualetti.
Ultraheliuuringu ajal täheldatakse eesnäärme parameetrite suurenemist.
Adenoom
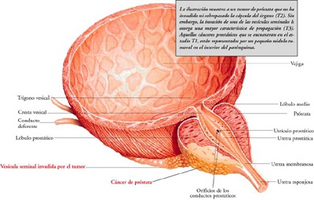 Selle prostatiidiga sarnase healoomulise muutusega meestel kaasneb eesnäärme kasv. Kui seda haigust ei ravita õigeaegselt, on kuseteede süsteemi töö tõsised ohud, isegi uriini eritumise võimatuseni.
Selle prostatiidiga sarnase healoomulise muutusega meestel kaasneb eesnäärme kasv. Kui seda haigust ei ravita õigeaegselt, on kuseteede süsteemi töö tõsised ohud, isegi uriini eritumise võimatuseni.
Adenoomiga kaasnevad sümptomid:
- isegi pärast põie tühjendamist tunneb inimene selle täiust;
- täheldatud sagedane urineerimineüsna nõrga joa rõhuga;
- mõne aja pärast tekib valulik uriinipeetus.
Pärast ultraheliuuringut leitakse märkimisväärne arv näärme adenomatoosseid sõlme.
Tsüst
Kõige sagedamini avaldub haigus kroonilise prostatiidi tagajärjel, sarnaneb väikese vedelikuga nišiga. Ultraheli abil määratakse tsüsti selge asukoht ja selle parameetrid.
Vähk
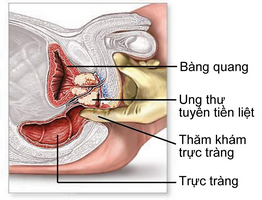 Eesnäärme kasvaja, mis mõjutab kõige sagedamini mehi pärast 60 aastat. See haigus areneb pikka aega, andmata haigel inimesele endast teada, see tähendab asümptomaatiline. Patsient ei tunne valu. Kõik see viib hilise diagnoosini. vähk meeste eesnääre, vastavalt, algab ravi aegsasti.
Eesnäärme kasvaja, mis mõjutab kõige sagedamini mehi pärast 60 aastat. See haigus areneb pikka aega, andmata haigel inimesele endast teada, see tähendab asümptomaatiline. Patsient ei tunne valu. Kõik see viib hilise diagnoosini. vähk meeste eesnääre, vastavalt, algab ravi aegsasti.
Kõik mehed pärast 50. eluaastat peavad igal aastal läbima eesnäärme ultraheliuuringu, et vältida eesnäärmevähi negatiivseid tagajärgi.
Kas peaksite olema ettevaatlik hajusate muutuste suhtes
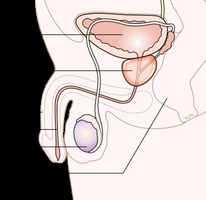 Pärast lõigu tulemuste saamist küsib iga mees, lugenud sissekannet hajusate muutuste kohta, küsimuse: kui ohtlik see on? Eesnääret peetakse meeste "teiseks südameks", mis tahes muutused selle funktsionaalsuses on üsna tõsiselt hirmutavad. Nad alustavad intensiivselt Internetist elundiprobleemide lahenduste otsimist, konsulteerivad lähedaste inimeste ja sõpradega.
Pärast lõigu tulemuste saamist küsib iga mees, lugenud sissekannet hajusate muutuste kohta, küsimuse: kui ohtlik see on? Eesnääret peetakse meeste "teiseks südameks", mis tahes muutused selle funktsionaalsuses on üsna tõsiselt hirmutavad. Nad alustavad intensiivselt Internetist elundiprobleemide lahenduste otsimist, konsulteerivad lähedaste inimeste ja sõpradega.
Kuid sellises olukorras arstid kiirustavad patsienti rahustama. Lõppude lõpuks on märke palju. Näiteks sisse põis tuvastatakse "jääkuriini" - see on normaalne, kuna see ei pea olema täiesti kuiv.
Kuna ainuüksi difuussed muutused eesnäärmes ei tähenda veel midagi, võib neid pidada eesnäärme ehituse tunnuseks, kuid loomulikult juhul, kui kirjelduses teatud tunnuseid pole.
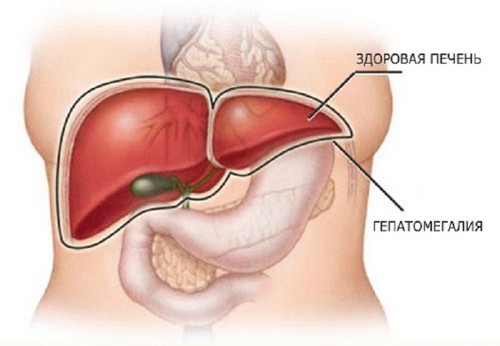
Mõõdukas hepatomegaalia võib avalduda erinevates vanuserühmades, sealhulgas vastsündinutel. Tuleb märkida, et vastsündinutel ja alla seitsmeaastastel lastel on maksa mahu mõõdukas suurenemine normiks. Kuid sel juhul on mõned piirangud. Alla 6 kuu vanusel lapsel peetakse normiks, kui elund ulatub paremast hüpohondriumist kolm sentimeetrit allapoole. 6 kuu kuni 2 aasta vanuselt - maks võib välja ulatuda 1,5 cm. Vanuses 2 kuni 7 aastat - maksimaalselt 1 cm. Kui need näitajad ületatakse, tekib patoloogiline hepatomegaalia (hääldatud) ja see on vaja võimalikult kiiresti diagnoosida ja tuvastada tõeline põhjus see olek.
Mõõduka hepatomegaalia ravi on kompleksne – oluline on normaliseerida oma elustiili, järgida arsti poolt toitumisalaseid soovitusi. Lisaks võib olla vajalik kohtumine ravimid patsiendi seisundi normaliseerimiseks.
Põhjused
Maksa mõõduka tõusu põhjused võivad olla nii patoloogilised kui ka täiesti loomulikud. Liiga rasvase toidu, suitsuliha ja muude ebatervislike toitude söömisel täheldatakse märke väikestest muutustest elundi kujus ja kudedes. Lisaks põhjustab alkohoolsete jookide regulaarne tarbimine suurtes kogustes maksa mahu suurenemist.
Sümptomid
Kuna maks suureneb märkimisväärselt, võivad selle seisundi tunnused olla kerged või üldse mitte avalduda. Mõnikord inimesed ei tea, et neil on see sündroom. Tavaliselt avastatakse selline elundi suuruse suurenemine juhuslikult - kui inimene läheb diagnostikasse täiesti erineval põhjusel. Ultraheli läbiviimisel on võimalik tuvastada kajamärke, mis näitavad, et maksa suurus kaldus normist kõrvale.
Mõnel juhul ilmnevad mõõduka tõusu sümptomid. Isik võib kaevata:
- raskustunne kõhu paremal küljel veidi allapoole rannikukaare serva;
- valulikkus selles piirkonnas palpeerimisel;
- kerge iiveldus;
- ebamugavustunne maksa projektsiooni kohas;
- nahk võib muutuda kollaseks;
- üldine heaolu halvenemine.
Kuna need sümptomid ei ole väljendunud ega ilmne sageli, omistab enamik inimesi neile tavalisele halb enesetunne või arvab, et on midagi valesti söönud. Tegelikult on selliste märkide väljendamisel parem külastada kvalifitseeritud arsti, et ta saaks diagnoosida ja tuvastada selle seisundi põhjuse. Mõõdukas hepatomegaalia on ohtlik, kuna ilma õigeaegse ravita võib see areneda tugevaks. Sel juhul on võimalik ka ravi läbi viia, kuid on võimalus, et maksa parenhüümi terved koed hakkavad armistuma, nendele tekivad tsüstid ja muud patoloogilised moodustised (muud märgid täiendavad kliinilist pilti).
Diagnostilised meetmed
Patsiendil ei ole võimalik mõõdukat hepatomegaaliat ise tuvastada, kuna nähud ei avaldu intensiivselt, samuti on raske visuaalselt märgata elundi mahu suurenemist. Täpse diagnoosi saamiseks uurib arst patsiendi haiguslugu, kuulab tema kaebusi, palpeerib kõhuõõnde, eriti ja hüpohondriumi piirkonda. Pärast uuringut määratakse laboratoorne ja instrumentaalne diagnostika. Oluline on mitte ainult kinnitada elundi mahu suurenemise fakti, vaid ka välja selgitada selle tegelik põhjus.

Diagnostika hõlmab järgmisi protseduure:
- vere biokeemia;
- kliiniline vereanalüüs;
- maksafunktsiooni testid;
- immunogramm;
- koagulogramm;
- kasvajamarkerite analüüsid (vajadusel);
- väljaheidete analüüs;
- kõhuõõnes lokaliseeritud elundite ultraheliuuring;
- radiograafia;
- CT skaneerimine.
Pärast kõigi testitulemuste saamist kirjeldab arst kõige tõhusamat raviskeemi.
Ravi tegevused
Mõõduka hepatomegaalia saab kõrvaldada dieediteraapia ja teatud ravimite määramisega. Dieet on taastumiseks hädavajalik. Soovitatav on süüa väikeste portsjonitena 5 korda päevas. Dieedist jäetakse välja rasvased, soolased, vürtsikad ja praetud toidud. Samuti ei saa kasutada alkohoolseid jooke, gaseeritud jooke, konserve, marinaade, rasvast liha jne. Dieet sisaldab teravilja vee peal, köögivilju ja puuvilju, termiliselt töödeldud, lahja liha ja kala.
Ravimitest on välja kirjutatud hepatoprotektorid, ravimid, mis normaliseerivad maksa tööd, vitamiinide kompleksid, ensüümi ained ja teised.
Sarnased materjalid
Hepatomegaalia on seisund, mida iseloomustab maksa parema või vasaku osa suurenemine (võib täheldada samaaegset suurenemist). See ei ole haigus, vaid omamoodi sümptom, mis näitab, et inimkehas areneb teatud haigus, mis vajab kompleksset ravi. Elundi muutused võivad olla nii ebaolulised (mõõdukas hepatomegaalia) kui ka üsna väljendunud (hajutatud hepatomegaalia). ICD-10 kood - R16.0.
Söögitoru divertikulaar - patoloogiline protsess, mida iseloomustab söögitoru seina deformatsioon ja kõigi selle kihtide väljaulatuvus koti kujul mediastiinumi suunas. Meditsiinilises kirjanduses on söögitoru divertikulaaril ka teine nimi - söögitoru divertikuul. Gastroenteroloogias on see kotikeste väljaulatuva osa lokaliseerimine umbes nelikümmend protsenti juhtudest. Kõige sagedamini diagnoositakse patoloogiat meestel, kes on ületanud viiekümne aasta verstaposti. Kuid väärib ka märkimist, et tavaliselt on sellistel inimestel üks või mitu eelsoodumust - maohaavand, koletsüstiit jt. ICD 10 kood - omandatud tüüp K22.5, söögitoru divertikulum - Q39.6.
Kardia achalasia on söögitoru krooniline häire, mida iseloomustab neelamisprotsessi rikkumine. Sel hetkel täheldatakse alumise sulgurlihase lõõgastumist. Sellise rikkumise tagajärjel kogunevad toiduosakesed otse söögitorusse, mistõttu on selle elundi ülemised osad laienenud. See häire on üsna tavaline. See mõjutab peaaegu võrdselt mõlemat sugupoolt. Lisaks on registreeritud laste haiguse avastamise juhtumeid. Rahvusvahelises haiguste klassifikatsioonis - ICD 10 on sellel patoloogial oma kood - K 22.0.
Distaalne ösofagiit on patoloogiline seisund, mida iseloomustab põletikulise protsessi progresseerumine söögitoru alumises osas (asub maole lähemal). Selline haigus võib esineda nii ägedate kui ka krooniline vorm, ja see ei ole sageli peamine, vaid kaasnev patoloogiline seisund. Äge või krooniline distaalne ösofagiit võib areneda igaühel – ei vanusegrupis ega sugu ei mängi rolli. Meditsiinistatistika on selline, et sagedamini areneb patoloogia tööealistel inimestel, aga ka eakatel.
Candida ösofagiit on patoloogiline seisund, mille korral selle organi seinu kahjustavad Candida perekonna seened. Kõige sagedamini mõjutavad need kõigepealt limaskesta. suuõõne(esialgne osakond seedeelundkond), mille järel nad tungivad söögitorusse, kus hakkavad aktiivselt paljunema, provotseerides sellega iseloomuliku ilmingu kliiniline pilt... Ei sugu ega vanus ei mõjuta arengut patoloogiline seisund... Kandidaalse ösofagiidi sümptomid võivad esineda nii väikelastel kui ka täiskasvanutel keskmisest ja vanemast vanuserühmast.
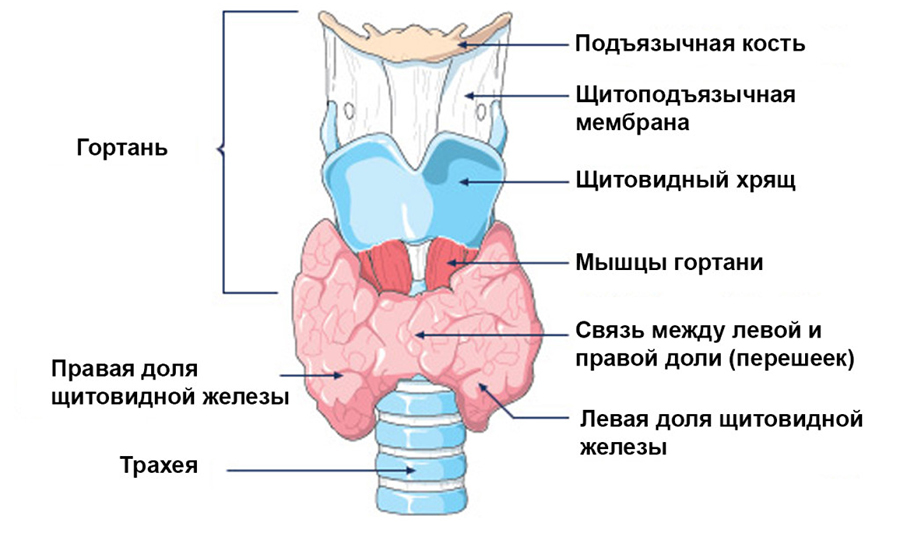
Märgid hajusad muutused kilpnääre demonstreerida sisemiste biokeemiliste protsesside põhjustatud heterogeensete kudede ühtlast jaotumist. Varajane staadium hajusad muutused kilpnäärmes on halvasti väljendunud ja enamasti avastatakse ootamatult (analüüside tegemisel mõne muu haiguse ravi ajal).
Ravimata jätmise korral hakkavad difuussed koemuutused progresseeruma ja võivad kahjustada inimeste tervist. See on tingitud kilpnäärme hormoonidest, mida sünteesib kilpnääre. Kilpnäärmehormoonid kontrollivad enamiku inimeste poolt toodetud hormoonide kogunemist ning mõjutavad kõigi kehaorganite ja süsteemide tööd.
Kilpnäärme talitlushäiretel on 2 vormi:
- Seda iseloomustab näärme funktsiooni ja kilpnäärme hormoonide tootmise vähenemine, mida nimetatakse hüpotüreesiks;
- Ehograafilisi muutusi iseloomustab kilpnäärmehormoonide hulga suurenemine, mida nimetatakse hüpertüreoidismiks (türotoksikoosiks).
Ultraheli tunnused hajusate muutuste kohta kilpnäärmes
Kõige sagedamini ilmnevad kilpnäärme kudedes ilmsed difuussed muutused selliste patoloogiate taustal nagu endeemiline, toksiline või sporaadiline struuma, AIT ja muud tüüpi türeoidiit. Hälvete põhjuseks on joodipuudus või põletikuline protsess organismis.
Patoloogia sümptomid
Kui aluseks on AIT-ga sarnased kolded, siis suureneb näärmekude. Ultraheli näitab difuusseid muutusi parenhüümis (näärme epiteelkoes), mida lihtsa palpatsiooniga ei saa tuvastada. Hälvete kajad võimaldavad teil kindlaks teha, kas elundis on sõlmede tihendid. Sõlmemuutused on oma struktuurilt mitmekesised ja võivad olla adenoomid, tsüstid, hemangioomid, lipoomid, onkoloogilised kasvajad ja muud sortid. Kajamärkide suurenemine või vähenemine võimaldab jagada need pahaloomulisteks ja healoomulisteks.
Seetõttu peaksite pöörduma oma arsti poole, kui teil on:
- rabedad küüned ja liiga kuivad juuksed;
- püsivad külmetushaigused;
- värinate ja külmavärinate ilmnemine;
- nõrkustunne ja suurenenud väsimus;
- vähenenud jõudlus;
- sagedane depressioon ja ärrituvus;
- närviseisund, tähelepanu ja mälu keskendumise probleemid;
- kaalulangus või -tõus;
- hormonaalse süsteemi ebaõnnestumine;
- vähenenud seksiisu ja probleemid seksuaalsfääris;
- krooniline kõhukinnisus (ei ole seotud toidu tüübiga);
- lihasvalu;
- asümmeetria või kaela mahu suurenemine;
- tihendid ja punetus kaelas.
Patsiendid pöörduvad selliste muutuste korral arsti juurde väga harva ja tulevad vastuvõtule alles nende ilmnemisel. selged märgid haigus, see tähendab, et protsess on juba edenema hakanud. Nende hulgas on hingamisfunktsiooni raskused, raskused ja ebamugavustunne toidu neelamisel, kaela ilmselge deformatsioon jne. Selle vältimiseks peate regulaarselt läbima arstliku läbivaatuse.
Haiguse ravi
Raviprotsess sõltub haiguse staadiumist ja progresseerumise kiirusest.
Kui nääre on just hakanud suurenema ja arst on diagnoosinud struuma 1. staadiumi, määravad nad tavaliselt joodi sisaldavate toodete ja joodi sisaldavate preparaatide tarbimise.
Ravi on ette nähtud kursustel.
Kui kilpnäärme funktsioon on vähenenud, on enamikul juhtudel ette nähtud kilpnäärmehormooni sünteetiline analoog või kombineeritud ravimid. Sel juhul on vaja perioodiliselt võtta teste hormoonide kontsentratsiooni määramiseks kehas.
Ilmselgete raskustega neelamisel ja teiste kiiresti kasvavate struuma sõlmedega elundite pigistamisel eemaldatakse need kirurgiliselt. Pärast operatsiooni on retsidiivi vältimiseks ette nähtud hormoonide kuur.

