- Mida teha kandmisel?
- Kuidas käituda HPV-ga?
Pärast 16. tüüpi HPV diagnoosimist naistel tuleb lahendada palju küsimusi: ravi, kuidas elada, mida teha? Kuid te ei tohiks meelt heita, sest hoolimata asjaolust, et tüüp 16 on eriti agressiivne ja onkogeenne, on selle vastu võitlemise meetodid kaasaegne meditsiin teab palju.

HPV ravi tunnused naistel
Ainsat ravimit, mis suudab viiruse lõplikult hävitada, pole veel leiutatud. Suhteliselt hiljuti ilmus müügile Panavir. Seda ravimit manustatakse intravenoosselt ja see on võimeline hävitama suur hulk viirused. Kuid pärast selle kasutamist HPV-st täielikku taastumist ei toimu. Võitlus tuleb läbi viia abiravimite kasutamisega.
HPV 16 ravi ei järgi ühtki, kõigile selget skeemi, selle peab valima arst igal üksikjuhul eraldi.
Kahekomponendiline ravivõimalus on end kõige paremini tõestanud. Sel juhul määratakse patsiendile spetsiaalsed viirusevastased ravimid, mis suudavad ületada 16. ja 18. tüüpi inimese papilloomiviirust, ning on ette nähtud sellele viirusele iseloomulike kondüloomide, kehal esinevate tüükade kirurgiline ravimeetod. Selline meetmete kogum, nagu näitab statistika, on hinnanguliselt 80–90%.
Kui sellisest ravist soovitud efekti ei saavutata, määratakse patsiendile kolmekomponendiline skeem. Sellisel juhul lisatakse kirurgilisele meetodile ja viirusevastastele ravimitele immunomodulaatorite kasutamine. Kuigi viimaseid iseloomustavad arvukad kõrvaltoimed, ei ole HPV 16 ravi naistel ilma nendeta täielik. Arstid peaksid määrama kõik immunomodulaatorid, võttes arvesse patsiendi immunogrammi.
Infektsiooni ravi tuleb läbi viia isegi juhtudel, kui ilmsed sümptomid ei täheldata, kuna HPV 16. tüüpi DNA sisaldab transformeerivaid ja nakkavaid komponente, mille tagajärjel võib tüsistus tekkida peaaegu igal ajal. Selle viiruse diagnoosimist ja ravi määravad kõrgelt spetsialiseerunud spetsialistid: nakkushaiguste spetsialist, onkoloog, günekoloog või immunoloog.
Tagasi sisukorda
Peamised ravimid
Esimesse kohustuslike ravimite rühma, mis võivad võidelda papilloomiviirusega, kuuluvad viirusevastased ained:
Teise rühma ravimid on immunomodulaatorid. Kõige populaarsemad on järgmised:
- Likopid. Aktiveerib kiiresti immuunsüsteemi, et võidelda inimese papilloomiviirusega. See on tablettide kujul. Peamiste hulgas kõrvalmõjud seda tööriista tuleks kutsuda kõrgendatud temperatuur keha esimestel kasutuspäevadel (kuni 38 °C).
- Immunomax. HPV 16 on võimatu ravida ainult selle abiga, kuid see suudab hästi tugevdada viirusevastaste ravimite toimet ja seda kasutatakse sageli koos hävitavate meetoditega. Kuigi pärast selle ravimi kasutamist ei ole veel kõrvaltoimeid leitud, ei soovitata seda kasutada raseduse, imetamise ajal, allergilised reaktsioonid komponentideks.
- Isoprinosiin. seda abi, mis võib tugevdada viirusevastaste ravimite toimet. Seda toodetakse tablettidena ja see on eriti tõhus. Samal ajal on sellel palju vastunäidustusi ja see võib põhjustada paljusid kõrvaltoimed... Sellepärast ei kasutata seda ravimit ilma põhjaliku uuringuta, sealhulgas immunogrammita.
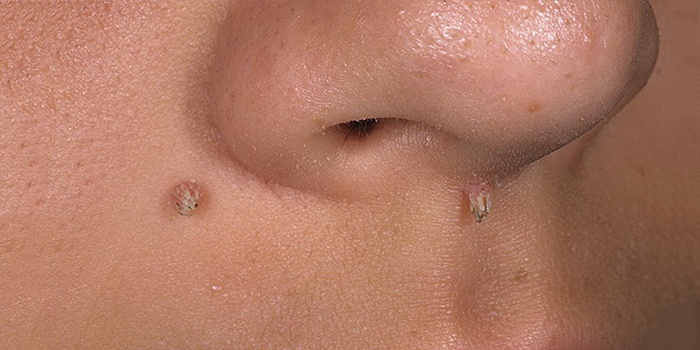
Foto 1. Papilloomid näol.
Tagasi sisukorda
Preparaadid papilloomiviiruse vastu võitlemiseks kodus
Kui papilloomid on väikese suurusega või asuvad näol (foto 1), soovitavad arstid sel juhul kasutada järgmist spetsiaalset ravimid:
Tagasi sisukorda
Kaasaegsed kirurgilised meetodid kondüloomi eemaldamiseks
Kui ravimid ei aita papilloomidest vabaneda või protsessid on liiga suured, paiknedes kohtades, mida ei saa keemiliste ravimitega määrida (tupp, kubemes, piimanääre), võivad arstid soovitada kirurgilisi ravimeetodeid:

Tagasi sisukorda
Traditsiooniline meditsiin võitluses HPV vastu naistel
 Alternatiivne meditsiin pakub oma meetodeid, mis võimaldavad papilloomiviirust hävitada. Sest üldine tugevdamine immuunsüsteemi julgustatakse võtma iga päev ravimtaimede keetmist. Sel juhul sobivad: ristikuõied, kannikesed, naistepuna (kõik selle osad), kalmusejuured, jahubanaanilehed, tilliseemned.
Alternatiivne meditsiin pakub oma meetodeid, mis võimaldavad papilloomiviirust hävitada. Sest üldine tugevdamine immuunsüsteemi julgustatakse võtma iga päev ravimtaimede keetmist. Sel juhul sobivad: ristikuõied, kannikesed, naistepuna (kõik selle osad), kalmusejuured, jahubanaanilehed, tilliseemned.
- Muna. Papilloomile tuleks kihtidena kanda ainult muna valguosa. Te vajate veidi vedelikku, kuid kasutage seda sageli. Mõne päeva jooksul peaks papilloom täielikult kuivama ja maha kukkuma.
- Kastoorõli. Kuna see toode sisaldab hapet, mis on eriti ohtlik kasvajatele, tuleb seda kanda mitmes kihis. Meetodi eeliseks on see, et õli ei kahjusta terveid kudesid. Pärast papilloomi määrimist on parem katta see kipsiga.
- Kodune salv. Selle valmistamiseks on vaja ainult 2 komponenti: jahvatatud Pähkel(küpsemine, roheline) ja kastoorõli. Pärast nende ühendamist peate nõudma umbes 2 nädalat, kuni infusioon saavutab vajaliku konsistentsi. Toodet võib kuhjusele kanda mitu korda päevas.
 Väliste ilmingute korral saab ravi (antud juhul viirus on eriti aktiivne) läbi viia taimsete ravimite abil:
Väliste ilmingute korral saab ravi (antud juhul viirus on eriti aktiivne) läbi viia taimsete ravimite abil:
- võilill - pärast selle põhjal Kölni infusiooni valmistamist peate ravimit kasvajale iga päev kandma;
- kastan - lisatakse kuuma vanni, mida patsient peaks võtma;
- vereurmarohi - piisab vaid mõnest tilgast päevas, et papilloom 1-2 nädala pärast täielikult kaoks.
Tagasi sisukorda
Mida teha kandmisel?
HPV 16 rasedus kulgeb reeglina hästi. Nagu praktika näitab, ei saa see diagnoos mõjutada patoloogilised muutused loote areng ja raseduse tüsistused. Papilloomiviirus ise ei ole näidustus keisrilõikeks. Kui naise organites pole HPV tõttu negatiivseid muutusi toimunud, toimub sünnitus loomulikult... Lastearstide sõnul on tõenäosus, et laps nakatub sünnituse ajal, väike.
Siiski on olukordi, kus viirus põhjustab siiski teatud muutusi emakakaela kudedes. Vähi arengu välistamiseks, isegi raseduse ajal, läbib naine günekoloogi süstemaatilised uuringud, võtab tsütoloogia määrdeid. HPV-ravi lapse kandmise ajal tavaliselt ei tehta. Viirusevastased ja immunomoduleerivad ravimid võivad põhjustada Negatiivsed tagajärjed lapsele, nii et need määratakse pärast sünnitust.
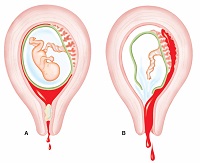
 Kondüloomide esinemine naise sisemiste suguelundite seintel võib saada normaalset sünnitust häirivaks põhjuseks. Eriti sageli keisrilõige tehakse, kui papilloomid on juba jõudnud suured suurused ja põhjustada kerget verejooksu.
Kondüloomide esinemine naise sisemiste suguelundite seintel võib saada normaalset sünnitust häirivaks põhjuseks. Eriti sageli keisrilõige tehakse, kui papilloomid on juba jõudnud suured suurused ja põhjustada kerget verejooksu.
Kui naine tunneb end hästi ja muid rasedusprobleeme ei esine, võib kahjustuste kirurgilist eemaldamist teha ka raseduse ajal.
Pärast sellist manipuleerimist on aga üsna raske iseseisvalt sünnitada: pärast sekkumist saavad elundid vigastada. Lisaks võivad tekkida armid, armid, mis takistavad emaka normaalset kokkutõmbumist. Parim variant on inimese papilloomiviiruse esinemise uuring raseduse planeerimise etapis. Olles saanud õigeaegset ravi, võib naine olla kindel oma tulevase lapse kaitses ja normaalses sünnituses.
Viirushaiguste osatähtsus üldises struktuuris on väga suur. Nende hulgas on eriline koht patoloogial, mis tekib inimese papilloomiviiruse kehasse tungimise tagajärjel. On teada, et HPV-nakkus inimestel on umbes 70%. Samal ajal ei avaldu infektsioon enamikus neist kuidagi. Inimese papilloomiviirus on eritüüpi viirus, mis võib tungida inimese nahka või limaskestadele ning häirida rakkude kasvu ja jagunemise protsessi. Meestel võib papilloomiviirus põhjustada mitmesugused haigused: tüükad, kondüloomid, pahaloomulised kasvajad.
Praegu on teada rohkem kui 500 selle viiruse sorti. HPV tüüp 16 on kõige ohtlikum, kuna sellel on kõrged onkogeensed omadused ja see võib põhjustada pahaloomulised haigused, sealhulgas vähk meestel. On ka teisi liike. On oluline, et HPV DNA võib esineda nii täiskasvanu kui ka lapse kehas. Väga sageli esineb infektsioon isegi lapsepõlves kui teatud tüüpi viirus tungib kahjustatud nahka. Mõelgem üksikasjalikult, mida võib HPV 16. tüüpi DNA meestel kaasa tuua, haiguse põhjuseid, diagnoosimist ja ravi.
Viiruste klassifikatsioon ja tungimise mehhanism
 Need viirused on klassifitseeritud vastavalt nende onkogeensusele, st nende võimele põhjustada vähki. Viirusi on 4 tüüpi. Esimesse rühma kuuluvad kõige vähem ohtlikud, nad ei põhjusta kunagi vähki. See hõlmab esimese 5 tüübi HPV DNA-d, 10, 28 ja 49. Teine rühm on võimeline arendama pahaloomulisi kasvajaid, kuid neid tekitatakse väga harva. Selles loendis on HPV tüübid 6, 11, 42, 43 ja teised. Kolmas tüüp on keskmise onkogeensusega. See kujutab endast potentsiaalset ohtu nakatunud inimestele. Sellesse rühma kuuluvad tüübid 26, 66 ja 53. Ja neljas, kõige hirmuäratavam papilloomiviiruste rühm, millega nakatumine põhjustab suure tõenäosusega vähi areng, mida esindavad tüübid 16, 18, 31 ja teised.
Need viirused on klassifitseeritud vastavalt nende onkogeensusele, st nende võimele põhjustada vähki. Viirusi on 4 tüüpi. Esimesse rühma kuuluvad kõige vähem ohtlikud, nad ei põhjusta kunagi vähki. See hõlmab esimese 5 tüübi HPV DNA-d, 10, 28 ja 49. Teine rühm on võimeline arendama pahaloomulisi kasvajaid, kuid neid tekitatakse väga harva. Selles loendis on HPV tüübid 6, 11, 42, 43 ja teised. Kolmas tüüp on keskmise onkogeensusega. See kujutab endast potentsiaalset ohtu nakatunud inimestele. Sellesse rühma kuuluvad tüübid 26, 66 ja 53. Ja neljas, kõige hirmuäratavam papilloomiviiruste rühm, millega nakatumine põhjustab suure tõenäosusega vähi areng, mida esindavad tüübid 16, 18, 31 ja teised.
HPV 16 on kõige olulisem, sest meestel võib see kaasa aidata selliste tõsiste haiguste nagu Boweni tõbi ja bowenoidne papuloos arengule. Naistele on iseloomulik veel üks patoloogia, näiteks emakakaelavähk. Inimese papilloomiviirus lapsepõlves satub kudedesse marrastuste, lõikehaavade ja muude vigastuste kaudu. Täiskasvanutel on kõige olulisem genitaaltrakt. Sel juhul võib viirus kergesti partneritele edasi kanduda. Kõik see asetab selle levimismehhanismi tõttu samale tasemele sugulisel teel levivate nakkustega. HPV 16 tungimise tulemusena hakkavad kahjustatud piirkonna rakud aktiivselt jagunema, mis selgitab haiguse peamisi kliinilisi ilminguid.
Boweni haiguse ilmingud
 Meestel võib HPV 16 DNA tungimisel areneda Boweni tõbi. Seda haigust nimetatakse ka intraepidermaalseks vähiks. Enamikul juhtudel ilmneb see eakatel inimestel, sagedamini meestel kui naistel. Boweni tõbi võib lokaliseerida peas, peopesades, kuid kõige sagedamini mõjutab see meeste suguelundeid. Kõige haavatavam piirkond on sisepind eesnahk. Selle patoloogia arengu peamine põhjus meestel on 16. tüüpi papilloomiviirus. Muud provotseerivad tegurid võivad olla mitmesugused nahahaigused, mõnede toime keemilised ained(arseen, tõrv), ioniseeriv kiirgus ja UFO. Vigastused on olulised nahka, vähenenud immuunsus.
Meestel võib HPV 16 DNA tungimisel areneda Boweni tõbi. Seda haigust nimetatakse ka intraepidermaalseks vähiks. Enamikul juhtudel ilmneb see eakatel inimestel, sagedamini meestel kui naistel. Boweni tõbi võib lokaliseerida peas, peopesades, kuid kõige sagedamini mõjutab see meeste suguelundeid. Kõige haavatavam piirkond on sisepind eesnahk. Selle patoloogia arengu peamine põhjus meestel on 16. tüüpi papilloomiviirus. Muud provotseerivad tegurid võivad olla mitmesugused nahahaigused, mõnede toime keemilised ained(arseen, tõrv), ioniseeriv kiirgus ja UFO. Vigastused on olulised nahka, vähenenud immuunsus.
Arst peaks teadma mitte ainult selle haiguse ravi, vaid ka seda, kuidas see avaldub. Kõik algab punase laigu moodustumisega kahjustatud alale. Mõne aja pärast tekib soomustega tahvel, mis tuleb hästi maha. Soomused on valkja või kollaka värvusega. Nende asemel saate jälgida nutvat haavapinda. Haiguse progresseerumisel ilmuvad naastule suurenenud keratiniseerumisega (hüperkeratoos) piirkonnad. Nad tõusevad naha kohal ja võivad ulatuda mitme sentimeetrini. Esialgu on see patoloogia vähieelne seisund, kuid see viib kiiresti vähini. Sel perioodil tekivad meestel haavandid. On väga oluline, et seda tüüpi papilloomiviirus ei avalduks mingil viisil. Haiged mehed tunnevad end tervena ja kaua aegaära mine arsti juurde.
Diagnostika ja ravi
 Boweni tõve diagnoos tehakse patsiendi välise läbivaatuse ning histoloogiliste ja uuringute tulemuste põhjal. tsütoloogiline uuring... Sel eesmärgil võetakse kahjustatud piirkonnast kraapimine. Sageli tehakse biopsia. Akantoosi, suurenenud keratiniseerumise ja parakeratoosi olemasolu võimaldab teha täpset diagnoosi. Lisaks tuvastatakse ebatüüpilised rakud, millel võivad olla suured tuumad. Oluline on see, et Boweni tõbe saab teistega kergesti segi ajada. nahahaigused... Seda tuleb eristada vulgaarsetest tüükadest, seborroilisest keratoosist, bovenoidsest papuloosist. Diagnostika hõlmab seda tüüpi patogeeni DNA eraldamist. Selleks kasutatakse polümeraasi ahelreaktsiooni.
Boweni tõve diagnoos tehakse patsiendi välise läbivaatuse ning histoloogiliste ja uuringute tulemuste põhjal. tsütoloogiline uuring... Sel eesmärgil võetakse kahjustatud piirkonnast kraapimine. Sageli tehakse biopsia. Akantoosi, suurenenud keratiniseerumise ja parakeratoosi olemasolu võimaldab teha täpset diagnoosi. Lisaks tuvastatakse ebatüüpilised rakud, millel võivad olla suured tuumad. Oluline on see, et Boweni tõbe saab teistega kergesti segi ajada. nahahaigused... Seda tuleb eristada vulgaarsetest tüükadest, seborroilisest keratoosist, bovenoidsest papuloosist. Diagnostika hõlmab seda tüüpi patogeeni DNA eraldamist. Selleks kasutatakse polümeraasi ahelreaktsiooni.
See patoloogia kulgeb kogu elu jooksul, kuid enamikul juhtudel ei ole sellel metastaase teistele organitele. Boweni tõbi võib esineda vormis "vähk paigas". Ravi sõltub suuresti haiguse staadiumist ja neoplasmi suurusest. Kui on väikesed kolded, siis esimese asjana tuleb kasutada fluorouratsiili salviga aplikatsioone. Kui see ravimeetod on ebaefektiivne, kasutatakse kirurgilist sekkumist. Neoplasmi eemaldamiseks on mitu meetodit: kokkupuude külmaga (krüodestruktsioon), laseri kasutamine. Selline ravi on võimalik ainult siis, kui nahk on kahjustatud.
Limaskestade puhul on kõik keerulisem. Sellises olukorras võib kasutada lähifookusega fluoroskoopiat. Efekti võib anda fotosensibiliseeriv ravi aminolevuliinhappe ja laseriga. Alates ravimid positiivne mõju annab "Acitretin". Patsiendil soovitatakse kasutada viirusevastaseid ravimeid (Panavir), immuunsust suurendavaid aineid.
Bowenoidne papuloos
 16 HPV tüüp võib olla mõne muu, mitte vähem tõsise haiguse põhjuseks. See on bovenoidne papuloos. See haigus esineb sagedamini meestel ja naistel eluperioodil 17–40 aastat. Selle poolest erineb see Boweni tõvest. Seda tüüpi haigus on vähieelne seisund. Papuloos levib sugulisel teel. Kõige haavatavam rühm on need, kes juhivad valimatult seksuaalelu... Bowenoidne papuloos on haruldane seisund. Inkubatsiooniperiood on 2-3 kuud, kuid võib kesta kuni aasta või kauem. Seda 16. tüüpi HPV poolt põhjustatud patoloogiat iseloomustab erinevate löövete ilmnemine meeste nahal. Need võivad olla punased laigud, papulid või naastud.
16 HPV tüüp võib olla mõne muu, mitte vähem tõsise haiguse põhjuseks. See on bovenoidne papuloos. See haigus esineb sagedamini meestel ja naistel eluperioodil 17–40 aastat. Selle poolest erineb see Boweni tõvest. Seda tüüpi haigus on vähieelne seisund. Papuloos levib sugulisel teel. Kõige haavatavam rühm on need, kes juhivad valimatult seksuaalelu... Bowenoidne papuloos on haruldane seisund. Inkubatsiooniperiood on 2-3 kuud, kuid võib kesta kuni aasta või kauem. Seda 16. tüüpi HPV poolt põhjustatud patoloogiat iseloomustab erinevate löövete ilmnemine meeste nahal. Need võivad olla punased laigud, papulid või naastud.
Elemendid asuvad eraldi, kuid võivad ühineda. Nende suurus ulatub mõnest millimeetrist kuni 3 cm või rohkem. On oluline, et patsiendid ei tunneks valu ega ebamugavustunnet. Kui see areneb põletikuline protsess siis võib tekkida valu. Mõned patsiendid on mures sügeluse pärast. Morfoloogilised elemendid paiknevad kõhukelmes, voltides, suguelunditel. Meestel võib 16. tüüpi HPV mõjutada peenist.
Diagnostika ja ravi
Inimese papilloomiviiruse tüüp 16 põhjustab sarnaseid kliinilised ilmingud haigused, seetõttu on väga oluline õigesti diagnoosida. Seda tehakse anamneesiandmete põhjal, üldine ülevaatus ning histoloogiliste ja tsütoloogiliste uuringute tulemused. Suur tähtsus on PCR-il, mille abil on võimalik määrata patogeeni tüüp. Uuringu materjaliks on kahjustatud naha määrded, veri või kraabid. Muude haiguste (näiteks süüfilise) välistamiseks tehakse seroloogiline uuring RIF-i või muude meetodite abil.
 Võetud materjalist rakke uurides leitakse suur hulk epiteelirakke, mille tuuma ümber on heledad alad. Lisaks on 2 tuumas ebatüüpilised rakud. Erinevus Boweni tõvest seisneb selles, et ebatüüpilised rakud ei paikne rühmadena, vaid on jaotunud kogu epidermises. Selle patoloogia ravi peaks olema õigeaegne, sest papuloos võib kiiresti muutuda vähiks. Ravimitest kasutatakse tsütostaatikume, näiteks 5-fluorouratsiili. Interferooni on võimalik kasutada kahjustatud piirkonda süstides. Näidustatud on üldine ravi viirusevastaste ainetega. Enamik tõhus meetod ravi - kirurgiline. Kasutatakse samu ravimeetodeid, mis Boweni tõve puhul.
Võetud materjalist rakke uurides leitakse suur hulk epiteelirakke, mille tuuma ümber on heledad alad. Lisaks on 2 tuumas ebatüüpilised rakud. Erinevus Boweni tõvest seisneb selles, et ebatüüpilised rakud ei paikne rühmadena, vaid on jaotunud kogu epidermises. Selle patoloogia ravi peaks olema õigeaegne, sest papuloos võib kiiresti muutuda vähiks. Ravimitest kasutatakse tsütostaatikume, näiteks 5-fluorouratsiili. Interferooni on võimalik kasutada kahjustatud piirkonda süstides. Näidustatud on üldine ravi viirusevastaste ainetega. Enamik tõhus meetod ravi - kirurgiline. Kasutatakse samu ravimeetodeid, mis Boweni tõve puhul.
Ennetavad tegevused
Selliste haiguste vältimiseks, mille põhjuseks on 16. tüüpi papilloomiviirus, tuleb järgida järgmisi tingimusi.
- Isikliku hügieeni reeglite järgimine. See kehtib tavaliste esemete (pesulapid, käterätikud), basseinide, vannide, saunade kasutamise kohta.
- Promiskuutse seksuaalvahekorra välistamine.
- Rasestumisvastaste barjäärimeetodite (kondoomi) kasutamine.
- Juhtima tervislik pilt elu, välja arvatud alkohoolsete jookide, narkootikumide, suitsetamise kasutamine. Kõik see aitab kaasa immuunsuse vähenemisele, mis on viiruse aktiveerimise eelsoodumus.
- Ratsionaalne toitumine, töörežiim, füüsiline aktiivsus on teatud tähtsusega.
Teatud tüüpi HPV vastu vaktsineeritakse, kuid nende mõju organismile pole veel hästi teada. Õigeaegne ravi on hädavajalik kroonilised haigused meestel. Seega võib igat tüüpi inimese papilloomiviirus pikki aastaid püsivad kehas ega põhjusta häireid. Aktiveerimine toimub immuunsuse vähenemisega või muudel soodsatel tingimustel.
16 HPV tüüp on kõige ohtlikum, kuna sellel on kõrged onkogeensed omadused. Tüüp 16 põhjustab selliseid kohutavaid vähieelseid haigusi nagu Boweni tõbi ja bowenoidne papuloos.
See patoloogia võib jääda märkamatuks, seetõttu pöörduvad patsiendid arsti poole väga sageli liiga hilja, kui haigus muutub vähiks.
Inimestel on HPV-ga nakatumist väga raske vältida, kuid haiguse arengut on võimalik vältida. Seetõttu on soovitatav järgida kõiki ülalkirjeldatud ennetusmeetmeid.
HPV tüüp 18 peetakse väga levinud haiguseks, kõige sagedamini levib see sugulisel teel. Per viimastel aegadel papilloomiviirusesse nakatunute arv on oluliselt suurenenud. Ta kaua aega olla rakkudes, mis häirib nende jagunemise protsessi. Leiti, et 16. ja 18. tüüpi viirused on võimelised mõjutama emakakaelavähi teket.
HPV tekkimine ja ilmingud
HPV VKR on kõrge kantserogeense riskiga papilloomiviirused, see tähendab, et mõnes olukorras võivad nad esile kutsuda pahaloomuliste kasvajate teket, genotüübid 16 ja 18 kuuluvad sellesse rühma. Seetõttu peaksite oma tervise suhtes olema väga tähelepanelik ja vähimagi muutuse korral pöörduma abi saamiseks spetsialisti poole. Siiski tuleb mõista, et isegi kui inimesel on 18. või 16. tüüpi papilloomiviirus, ei tähenda see vähi väljakujunemist. Sellised tagajärjed on äärmiselt haruldased. Aga kui pahaloomuline moodustis on juba tuvastatud, siis reeglina areneb see naistel emakakaelal, HPV 16 ja 18 korral võib meestel diagnoosida põie- või peenise vähki.
Meeste keha talub HPV-nakkust palju kergemini, isegi väga kantserogeenne tüüp ei kujuta endast erilist ohtu.
Nakkuse allikaks võib olla vaid inimene, kellel on diagnoositud papilloomiviirus, kuid ülekandemehhanisme on korraga mitu. Niisiis, papilloomiviiruse 16, 18 ilmnemise põhjused, nagu eespool mainitud, on seotud sugulisel teel levikuga ja see hõlmab ka kontakt-leibkonna leviku mehhanismi. Sünnituse ajal võivad papilloomiviirused kanduda emalt lapsele 16. ja 18. Eneseinfektsioon võib tekkida ka näiteks siis, kui inimese papilloomiviiruse rakud satuvad raseerimise ajal varem nakatumata nahapiirkondadele.
Seega edastatakse mikroorganism väga lihtsalt, peamine on probleem õigeaegselt tuvastada. Kuid siin on mõned nüansid, sest paljudel juhtudel ei avaldu 16. ja 18. tüüpi viirus end kuidagi. See võib kehas olla mitu aastat ja inimene ei oska seda isegi arvata. Immuunsüsteem suudab pärssida mikroorganismi arengut ja nakkuse paljunemist ei täheldata.
Kui patsiendil on vähenenud immuunsus, võite märgata haiguse väliseid ilminguid, kuid sel juhul sõltub palju papilloomiviiruse tüübist. Seega peaksid nakkuse sümptomid hõlmama kondüloomid ehk teisisõnu kondüloomid. Need asuvad sise- ja välissuguelunditel, näevad välja nagu väikesed papillid, mis koosnevad paljudest väikestest papulidest. Paljud inimesed võrdlevad selliseid kasvajaid lillkapsa või kukeharjaga. Reeglina on kasvud lihavärvi, need on hästi eristatavad ja kõige sagedamini tuvastab patsient ise.
Lisaks genotüüpidele on HPV genotüübid 16 ja 18 võimelised tekitama lamedaid tüükaid. Nad ei tõuse naha või limaskesta pinnast kõrgemale, nad näevad välja nagu lihavärvi või sellele lähedase varjundiga laik. Hoolimata asjaolust, et sellised kasvajad ei ole peaaegu kunagi traumeeritud ega põhjusta psühholoogilisi ebamugavusi, on need kõige ohtlikumad, kuna suguelundite kasvajad sünnivad sagedamini vähiks. Nende oht seisneb ka selles, et neid saab enamikul juhtudel ära tunda vaid spetsiaalsete testide abil.
Selliste ilmingute korral on oluline kohe abi otsida arstilt, sest seal on kõrge riskiga emakakaelavähi areng naistel. Meestel võivad suguelundite tüükade moodustumisel või pärakul tekkida pahaloomulised rakusisesed kasvajad. Lisaks võivad HPV tüübid 16 ja 18 põhjustada kõri papillomatoosi.
Mis puudutab nakkuse arengu iseärasusi naispopulatsioonis, siis kondüloomid on sagedamini seksuaalselt aktiivsed. Lisaks võib naine olla nakkuse kandja aastaid ega kahtlusta seda isegi. Seda asjaolu arvesse võttes tuleks 25-aastaseks saanud tüdrukuid testida 18. tüüpi papilloomiviiruse ja teiste sugulisel teel levivate liikide suhtes. Kui seda ei tehta õigeaegselt, võib infektsioon ilmneda menopausi alguses, kui see hakkab arenema. pahaloomuline kasvaja mõjutab suguelundeid.
HPV tüübid 18 ja 16 põhjustavad suurema osa naiste suguelundite vähi esinemissagedusest. Just need sordid on võimelised esile kutsuma onkoloogilist patoloogiat. Et seda ei juhtuks, tuleks kindlasti vähemalt kord aastas naistearsti juures käia. Kui on kaebusi, tuleks seda teha sagedamini. Regulaarse läbivaatuse abil on võimalik haigust varajases staadiumis tuvastada.
Diagnostika ja ravimeetodid
Enne kui alustad HPV ravi 16 ja 18 tüüpi, peaksite läbima täieliku diagnoosi, mis koosneb teatud protseduuridest. Erilist riski haigestuda viirusesse on täheldatud naistel, kes on saanud 26-aastaseks. kohal järgmised sümptomid: immuunsus on järsult nõrgenenud, on ilmnenud taustahaigused, näiteks võib see olla erosioon. Papilloomiviiruse 16 ja 18 keha kontrollimiseks tuleks arvestada üldiste näidustustega.
Alustuseks viib arst läbi uuringu, mille järel võetakse biopsia, mõnikord tehakse kolposkoopia. Sellised uuringud nagu tsütoloogilised ja histoloogilised on soovitatavad eraldi. Tampoonid võetakse emakast. Samuti on oluline HPV 16, 18 ja teiste sugulisel teel levivate liikide PCR analüüs. Kuna tupelima on parem loovutada, võtab materjali günekoloog.
Kui inimesel on nahal väljakasvud, siis on diagnoos üsna kiire, diagnoos tehakse pärast uurimist. Mõnikord määrab spetsialist kondüloomide esinemisel uretroskoopia või kolposkoopia, eriti kui esineb düsplaasia sümptomeid. Vajadusel tehakse biopsia (analüüsiks võetakse koekoht).
Erilist rolli mängib PCR-uuring, mille abil määratakse mitte ainult HPV tüüp 18 või 16, vaid ka muud tüüpi infektsioonid.
Tänu PCR-i kasutamisele patsiendil on võimalik mitte ainult viirust ennast tuvastada, vaid ka selle tüüpi määrata.
Kui emakakaelas tuvastatakse düsplaasiaga protsess, määrab vähi arengu PCR.
Ravi võib olla erinev, palju sõltub haiguse tüübist ja sellega seotud patoloogiatest. Pärast uuringut otsustab spetsialist, mida edasi teha. Näiteks kui naise emakas leiti erosioon ja biopsia kinnitas 16. või 18. tüüpi viirust, määratakse patsiendile ravimid ja protseduurid, mis aitavad kõrvaldada nii viiruse ilminguid kui ka erosiooni. Spetsialist võib välja kirjutada Allokini, mis võitleb tõhusalt inimese papilloomiviiruse vastu, samuti Solkovagini, mis aitab kõrvaldada erosiooni.
Pärast ravikuuri läbimist võtke kindlasti analüüsid uuesti. Täieliku ravi korral on vastused negatiivsed. Kui naisel leitakse 16. või 18. tüüpi viirus, on hädavajalik läbida uuring ja tema seksuaalpartner. Ravi on sel juhul keeruline - see on üldtunnustatud norm.
Ravi tüübid
Naiste HPV genotüüpe 16 ja 18 ravitakse samal viisil, soovitatakse kohalikku ja üldist ravi. Mis puudutab välist ravi, siis see on suunatud papilloomide, kondüloomide eemaldamisele, mis tekkisid pärast viiruskoormust. See võib toimuda kauteriseerimise, krüodestruktsiooni, laserravi ja kirurgilise ekstsisiooni kaudu.
Keha enda kaitsevõime tugevdamiseks on ette nähtud viirusevastased ja immunomoduleerivad ravimid. Immuunsuse suurendamiseks tuleks hüvasti jätta halbadest harjumustest, liituda karastamise, ravivõimlemise, regulaarsete ja. hea toitumine... See, muide, on ennetamine. Pärast ravikuuri läbimist ütleb spetsialist, kuidas edasi elada, et haigus ei korduks uuesti. Mõningatel juhtudel naise keha suudab infektsiooniga iseseisvalt toime tulla, kui immuunsus on piisavalt kõrge, kuid seda juhtub harva.
Kui inimese papilloomiviiruse tüüp 18 ja 16 sai pahaloomulise patoloogia arengu põhjuseks, võib arst määrata keemiaravi, kiiritusravi, operatsiooni.
Muidugi päästab mõnikord selle viiruse eest immuunsus, kuid te ei tohiks alahinnata selle nakkuse tähtsust, kuna see on ainus omataoline, mis põhjustab kasvaja teket. Seetõttu peaksite HPV ravimise küsimusega kindlasti konsulteerima arstiga, mitte ise ravima.
Nakkusrakkudest ei ole võimalik igavesti vabaneda, need jäävad igal juhul pärast ravi kehasse. Ükski ravim ei saa HPV DNA-d tappa; kõik olemasolevad ravimid ja protseduurid võivad selle tegevuse ainult uputada. Pärast paranemist võib provotseerivate tegurite ilmnemisel samasse kohta uuesti kasvada. Inimesed peavad ise ennetavaid meetmeid järgides vältima tüügaste kordumist.
Inimese papilloomiviirusel on üle 100 tüve ja mõned neist on vähile vastuvõtlikud. HPV 16 on üks neist tüüpidest, tähelepanuta jäetud olekus muutub see vähivormiks. Mida teha, kui teil on HPV 16 ja kuidas seda ravida? Iga inimene võib olla HPv 16 nakkuse kandja ning nakatumine ja haiguse areng sõltub organismi omadustest.
Kuidas see tüvi areneb?

Mis see on? Papilloomiviiruse arengu soodne tingimus on nõrgenenud immuunsüsteem. 16. tüüpi papilloomi arenguga ähvardab see emakakaelavähi või kasvajate teket peenisel.
Naine ei tunne pikka aega ebamugavust ega pöördu arsti poole. Pärast seda võivad ilmneda nähtavad märgid. HPV tüüp 16 naiste ravi on vajalik ka nakkuse ilmingute – kondüloomide ja tüükadega. Ka partner peab saama teraapiat.
Löömise põhjused viirusnakkus inimkehasse:
- seksuaalvahekorra ajal kõige tõenäolisem HPV tungimise viis;
- kontaktid sisse elutingimused kui kasutate üldisi hügieenitarbeid;
- külastada avalikud kohad(vannid, saunad, basseinid);
- emakasisene ülekanne;
- harvadel juhtudel antakse see üle õhus lendlevate tilkade kaudu;
- inimesed, kelle elukutse on seotud värske kala ja liha lõikamisega, võivad saada haiguse kandjateks.
Seda tuleb alati meeles pidada tõhus meetod kaitsta end 16. tüüpi inimese papilloomiviiruse eest naistel ja meestel – võtke kasutusele ettevaatusabinõud. Peaksite õigeaegselt läbima günekoloogia eriuuringud.
See tüvi on ohtlik nii naistele kui ka meestele. Kehas arenedes kutsub see esile emakakaela vähkkasvajate ilmnemise naistel. Ka meestel ei lähe kõik libedalt. 16. tüüpi papilloomiviirus võib meestel põhjustada Browni tõbe või lamerakk-kartsinoomi.
Väliselt meenutab neoplasm kasvu, helebeeži või tumedat tooni. Sõltuvalt kehasse tungimise meetodist paikneb see suguelundite alumises osas ja ringis anus... Palju harvemini asub see näol, suus. Arenguperiood varieerub mitmest kuust mitme aastani, ilma et see avalduks, ja HPF sümptomid vaigistatud. Viirusliku infektsiooni olemasolu määratakse günekoloogia testide sooritamisel.
Mis soodustab haiguse arengut?
Millised tegurid soodustavad papilloomiviiruse tungimist inimkehasse, kuidas HPV levib või kuidas saab nakatuda? Loetleme tavalised nähtused:
- kui sisse intiimne elu kohal on rohkem kui üks partner;
- teiste suguelundite infektsioonide esinemine kehas;
- immuunsüsteemi nõrgenemine;
- urogenitaalsüsteemi kroonilised haigused;
- kohalolu halvad harjumused- narkootikumid, alkohoolsed joogid, suitsetamine;
- varajane seksuaalvahekord;
- tehtud abordid ja loata nurisünnitused;
- on võimeline kanduma emalt lapsele sünnituse ajal (genotüüp).
Kõik ülaltoodud tegurid aitavad kaasa viiruse arengule organismis, mille käigus võite nakatuda HPV-ga. Need on 16. tüüpi papilloomirakkude paljunemise stimulaatorid. Iga partner peab hoidma keha normaalses seisundis. Kõrvaldage kahjulikud tegurid, mille eest end kaitsta soovimatud tagajärjed. Varajane diagnoosimine günekoloogias infektsiooni esinemise korral kehas, võimaldab õigeaegselt peatada kahjuliku vaevuse arengu.
Miks on vaktsineerimist vaja?
Vaktsineerimine annab lootust ja kindlustunnet, et kui papilloomiviirus 16 satub organismi, blokeerib selle immuunsüsteem. Vaktsiin sisaldab ravimit, mis on võimeline tootma spetsiifilisi antikehi, mis elimineerivad viiruse DNA ja 16 tüüpi HPV.
Kuidas vabaneda? Vaktsiine on kahte tüüpi: Gardasil ja Cervarix. Praktikas on nad näidanud suurepäraseid tulemusi ja suudavad inimest igaveseks päästa.
Vaktsiini kasutanud patsientidel oli infektsioon vähe või üldse mitte. Peamine on järgida kasutusjuhendit (ravimi manustamine on jagatud kolmeks etapiks). Vaktsiinil on immuunmälu ja selle kestus on pikk.
Spetsialist ütleb enne vaktsineerimist, millisel juhul võib vaktsiini kasutada ja milline analüüs tuleb enne protseduuri läbida ning annab nõu, mis on HPV ja mis juhtub, kui haigust ei ravita.
![]() Vaktsiin ei ole ravi ja kas sellega saab ravida HPV 16? Juba olemasolevat nakkust ei saa vaktsineerida, kuid see muutub kaitsvaks barjääriks järgneva nakatumise vastu. Näiteks, abielupaar, on nakatunud nii üks kui ka teine partner. Naine on papilloomiviiruse vastu ja teda vaktsineeritakse.
Vaktsiin ei ole ravi ja kas sellega saab ravida HPV 16? Juba olemasolevat nakkust ei saa vaktsineerida, kuid see muutub kaitsvaks barjääriks järgneva nakatumise vastu. Näiteks, abielupaar, on nakatunud nii üks kui ka teine partner. Naine on papilloomiviiruse vastu ja teda vaktsineeritakse.
Juhul, kui mees seda ei tee võta kursus HPV ravi, võib see naist uuesti nakatada. Kaitseks on vaktsiin, mis meestel HPV 16 puhul aitab infektsioonist vabaneda. See takistab haiguse arengut organismis ja peatab viiruse edasikandumise. Viiruslik haigus on võimeline mõjutama nii naist kui ka meest ning igaüks peab läbima ravikuuri.
16. tüüpi viiruse ravi
Meditsiinipraktikas on tavaks 16. tüüpi HPV-d kompleksselt ravida. Ravimite kasutamine koos erinevaid meetodeid 16. tüüpi papilloomiviiruse eemaldamine annab positiivse efekti ja võimaldab teil haigusega kiiresti toime tulla.
Muutunud rakkude arengukoldeid on võimalik eemaldada viirusega mis tahes olemasoleva kirurgilise meetodi abil. On järgmised viisid.
- Krüodestruktsioon.
- Laser kononiseerimine.
- Diatermokoniseerimine.
- Emakakaela amputatsioon.
Ükskõik milline kirurgilise sekkumise meetod ei pruugi 100% toimida, seetõttu ravitakse haigust täiendavalt erinevate ravimitega infektsiooni likvideerimiseks.
Kaasaegsed tõhusad ravimid
Ravimite kasutamine koos kirurgiliste protseduuridega on tõhus viis 16. tüüpi HPV-st meestel ja naistel lühikese aja jooksul vabanemiseks.
Meeste ja naiste keha puhastamiseks viirusinfektsioonist on vaja tegutseda mitte ainult manifestatsiooni nähtaval fookusel. Nakkus on juba vereringesse sattunud ja seetõttu on vaja inimesel esinevat 16. tüüpi papilloomiviirust seestpoolt puhastada ja hävitada.
Arst määrab viirusevastased ravimid. Kõige sagedamini kasutatavad ravimid on:
- allokiin-alfa;
- "Viferon";
- "Genferon";
- "Epigeenide intiimsus".
On ravimeid, mis suurendavad viirusevastaste ravimite toimet. Seda rühma nimetatakse immunomodulaatoriteks. Kõige tõhusamad neist on: "Immunomax", "Likopid", "Isoprinosiin".
Mis tahes günekoloogias kasutatavaid ravimeid, mille HPV tüüp 16 on naistel, kasutatakse ainult vastavalt arsti juhistele. Pidage meeles, et igaühe tervis sõltub otseselt temast. Hoia oma keha ja ära lase HPV 16-l areneda, siis on pikaealisus kindlasti garanteeritud.
HPV tüüp 16, 18 on levinud infektsioon, mis sageli levib sugulisel teel. Hiljuti võib papilloomiviirus naistel põhjustada emakakaelavähki. Kell väline ilming viirus suguelunditel – naistel tupel ja meestel peenisel või põis, tekivad kondüloomid, papilloomid või tüükad. Papilloomiviirusega nakatumine ei viita alati vähile, seetõttu vajavad moodustised sobivat ravi. Arsti õigeaegse visiidiga valib ta ravimid.
Võite nakatuda inimese papilloomiviirusega erinevatel viisidel kuna infektsioon on elule vastupidav kolm tundi. Pärast nakatumist viirus ei aktiveeru kohe, kõik sõltub immuunsüsteemi seisundist ja keha kaitsefunktsioonidest. Reeglina esinevad papilloomid sageli nõrgenenud immuunsusega inimestel. Seetõttu peate teadma, kuidas viirus inimeselt inimesele edasi kandub.
Viiruse levinumad viisid on järgmised:
- seksuaalne kontakt;
- kontakt- ja majapidamisteel, viirus tungib läbi haava või kriimustuse;
- autoinfektsioon;
- sünnikanali kaudu.

Papilloomiviirusesse võib nakatuda kaitsmata seksuaalvahekorras. On haruldane, et viirus võib tungida terve inimene läbi suudluste ja oraalseks... Nakkus võib pääseda läbi väikese nahahaava, vaid nakatunud inimese süljepritsme. Nõude kaudu saastumist ei toimu. Samuti ei kandu viirus loomadelt inimesele.
On aegu, kui nakatumine toimub inimese enda süül. Ta võib end nakatada raseerimisel või kehakarvade eemaldamisel. Rase naine võib nakatada oma last sünnituse ajal, kui ta on HPV kandja.
Vastsündinul pole viirust raske tuvastada, papilloomid tekivad tavaliselt suus või suguelundites. Seda seetõttu, et teil on just sündinud beebid puutumatuse puudumine. Seetõttu peaks rase naine nakatumise vältimiseks järgima ennetusmeetmeid ja teadma, kuidas HPV edasi kandub. Nakkus on sündimata lapsele ohtlik.
Lisaks nõrgenenud immuunsusele on ka teisi tegureid, mis provotseerivad viiruse aktiivsust:
- Seksuaalsed infektsioonid.
- Külm.
- Hormonaalne tasakaalutus.

- Mähise sisestamine või eemaldamine.
Emakakaelavähk on levinud haigus, selle arengu allikaks on inimese papilloomiviirus. Erinevaid 16 ja 18 tüüpi viiruseid peetakse onkogeenseteks ja mõnel juhul võivad need areneda pahaloomuliseks kasvajaks. Seda esineb sageli naistel ja meestel on suguelundite vähk haruldane. Viirust on algstaadiumis raske avastada, kuna see võib aktiveeruda asümptomaatiliselt. Emakakaelavähi diagnoosimisel kinnitavad analüüsid, et organismis on papilloomiviirus. Naised on menopausi ajal ohus.
Samuti on emakakaelavähi oht naistel:
- seksuaalselt aktiivne;
- mitme partneri olemasolu;
- pikaajaline suitsetamine;
- immuunsuse pärssimine HIV-nakkusega;
- abort.
Emakakaelavähk võib lõppeda surmaga, seetõttu on vaja haigust ravida esmaste nähtude korral. Kui mehi ei ravita HPV-ga, võib tekkida viljatus ja suguelundite onkoloogia.
Sümptomid
HPV on paljudel naistel ja meestel asümptomaatiline. Ainult vähesed inimesed arenevad väliseid märke erinevate neoplasmide kujul. Need võivad ilmneda mis tahes kehaosas, limaskestadel ja suguelunditel.
Formatsioone on kolme tüüpi:
- Tüükad.
- Papilloomid.
- Kondüloomid.
Reeglina on tüükad nahal kergesti märgatavad, neil on ümara kujuga ja tõusevad nahast kõrgemale. Need on punaka või tumeda värvusega. Ja papilloomid on kombineeritud nahavärviga, mõnikord ei pruugi inimene neid kohe märgata. Need näitavad HPV tüüpide 16 ja 18 avaldumist naistel.
Tavaliselt lokaliseeritud raskesti ligipääsetavates kohtades: kaenlaalustes, suguelundite piirkonnas. Kui neid ei ravita, võivad need levida kogu kehas. Need ei ole valusad, kuid riietega puudutamisel võivad need põhjustada ebamugavustunne ja veri tuleb välja.
Kondüloomid tekivad suguelunditel, nad paljunevad kiiresti, suurenevad ja on võimelised muutma värvi. Naised tunnevad ebameeldivaid aistinguid, linaga hõõrumisel võib tekkida verejooks. Seetõttu tuleb vähiriski vähendamiseks nende moodustiste esimeste sümptomite ilmnemisel pöörduda arsti poole ja alustada ravi.
Püsiva traumaga tavalised kondüloomid võivad muutuda pahaloomuliseks kasvajaks ja põhjustada naistel emakakaelavähki. Seetõttu on soovitatav läbida uuring õigeaegselt, läbida testid ja alustada moodustise ravi.
HPV tüüp 16 naistel toimub mitmes etapis:

- pärast nakatumist sümptomid puuduvad mitu kuud, samal ajal kui immuunsus on suurenenud;
- inkubatsiooniperiood kestab üks kuni neli kuud;
- Suguelunditele tekivad papilloomid, kondüloomid või tüükad, mis hakkavad kiiresti kasvama.
Naistel võib tupele ägenemise perioodidel tekkida konarlik pind, millele tuleb tähelepanu pöörata ja konsulteerida arstiga. Kui hakkate haigust ravima võimalikult varakult, on prognoos soodne.
Meestel, kes on nakatunud 18. tüüpi viirusega, patoloogilised protsessid suguelundi, nimelt peenis, anaalkanal. Seda juhtub harvemini kui naistel. Seetõttu mängib olulist rolli ka meeste suguelundite moonutamise ennetamine. halbade harjumuste tagasilükkamine, õige pilt elu ja keha tugevad kaitsefunktsioonid aitavad vältida vähimoodustisi.
Emakakaelavähi sümptomid ilmnevad siis, kui haigus juba progresseerub ja hõlmab järgmisi sümptomeid:
- verejooks pärast vahekorda;
- valu jalgades, seljas, vaagnas;
- pidev väsimus;

- ebameeldiv tupest väljumine;
- tavaliselt üks jalg paisub;
- söögiisu puudumine ja dramaatiline kaalulangus
Seetõttu, kui need märgid on ilmnenud, peate viivitamatult ühendust võtma günekoloogiga ja läbima uuringu. Normaalses korras immuunsüsteem naistel võib emakakaelavähk tekkida 10-15 aasta pärast. Ja kui immuunsüsteem on alla surutud, näiteks HIV-nakkusega patsiendil, siis haigus areneb umbes 5-6 aastat. See ohtlik haigus on naiste seas vähis teisel kohal.
Diagnostika
Testid aitavad tuvastada papilloomiviiruse tüüpi. Pärast viirusetüüpide 16 ja 18 esinemise kinnitamist inimkehas saab arst määrata sobiva ravi ja soovitada tõhusaid ravimeid.
Diagnostika viiakse läbi järgmise meetodi abil:
- Günekoloogi visuaalne kontroll.
- Biopsia võtmine kolposkoopia ajal.
- Tsütoloogiline uuring.

Viiruse tuvastamiseks kasutatakse PCR meetodit. Naistel võetakse emakakaela limaskesta pinnalt määrdumine. PCR aitab naistel tuvastada viirusrakkude tüüpi ja arvu kehas. Esitada ekspertiisi bioloogiline materjal: sülg, flegm, veri või lootevesi... PCR-iga uurimiseks võetakse ureetrast või emakakaelast kraapimine. Analüüside tegemiseks pole vaja erilist ettevalmistust, piisab vaid kaheks tunniks tualetti minemata jätmisest. PCR analüüside dekodeerimine näitab HPV olemasolu või puudumist.
Samuti läbivad nad papilloomiviiruse määramiseks DNA analüüsi. Erinevalt PCR-st annab see meetod täpset teavet Viiruse info. Analüüs seisneb tupe limaskestalt kraapimises.
Täpse diagnoosi jaoks võib määrata muid uuringuid: tsütoloogia, kolposkoopia või emakakaela biopsia määrdumise võtmine. Tsütoloogiline analüüs määrdumine aitab tuvastada vähirakke. Histoloogilist meetodit kasutatakse limaskesta koe ja selle muutuste hindamiseks. Nii saate määrata haiguse arenguastme.
Pärast naiste või meeste suguelundite visuaalset läbivaatust suunab vastav arst oma äranägemise järgi HPV tuvastamiseks ja tuvastamiseks. vähirakud... Analüüside tulemuste põhjal soovitatakse terviklikku ravi. Mõnikord on vajalik papilloomide kirurgiline eemaldamine. Laserkirurgia on laialt levinud. Arstide peamine eesmärk on eemaldada moodustised, mis võivad muutuda pahaloomuliseks kasvajaks.
![]()
Ravi on edukas, kui seda hiljem järgitakse ennetavad meetmed koorikloomade papilloomide vastu.
Naistel tekib diagnoosi kinnitamisel küsimus, kuidas sellise diagnoosiga edasi elada ja kas seda on võimalik ravida? Või jääb see igaveseks kehasse? Viiruse tüübid 16 ja 18 ei põhjusta naistel alati vähki. Seetõttu on veel lootust haigust ravida, kuigi papilloomiviirusest on võimatu vabaneda, see on pikaajalise remissiooni seisukorras.
Esiteks kõrvaldab arst viiruse välised tunnused, määrab immunostimuleerivad ravimid. Immuunsüsteemi tugevdamine aitab peatada papilloomiviiruse ja vältida vähkkasvajate teket. Sama diagnoosiga elada pole hirmutav, lihtsalt onkoloogia välistamiseks tuleb naist pidevalt testida. Teste tuleb teha kaks korda aastas. Seega on võimalik tuvastada esimesed kasvaja tunnused, õigeaegne ravi aitab seda ravida.
Iga naine võib elada HPV tüüpide 16 ja 18 diagnoosiga, see ei viita vähile. Peate lihtsalt oma elustiili uuesti läbi vaatama ja regulaarselt testis käima. Kui diagnoos leiab kinnitust, siis esmalt haigust ravima asudes saab vähist terveks ravida.
Ravi meetodid
16. ja 18. tüüpi nakkuse avastamise korral tuleb ühendust võtta raviasutus ja alustada ravi, mis koosneb kolmest etapist.

See hoiab ära onkogeensete protsesside arengu naistel ja meestel. Kompleksne ravi seisneb lokaalse ja üldteraapia kasutamises, kui pahaloomuline kasvaja- siis on vaja ka teda ravida.
Kohalik ravi on suunatud papilloomide või tüükade kõrvaldamisele. Inimestel on vaja ravida kasvajaid, sest nende tõttu areneb vähk. Tavaliselt on ette nähtud keemiline moksibusioon, lasereemaldus või krüodestruktsioon. Kui ravimid ei aita, on vajalik operatsioon.
Üldine ravi on viirusevastased ravimid ja vitamiinid. Ravimid valib ainult arst, sõltuvalt haiguse käigust. Inimeste kaitsefunktsiooni on vaja suurendada, et võita viirus, mis ei suuda suurenenud immuunsusega toimida.
Samuti peaksite loobuma halbadest harjumustest, sööma tasakaalustatud toitumist ja juhtima aktiivset elustiili. Kõrvaldage alkohol, suitsetamine, psühhotroopsete ainete võtmine, mis mõjutavad inimkeha negatiivselt ja aktiveerivad sageli viiruse meestel. Samuti võib arst välja kirjutada immunostimuleerivaid ravimeid. Kui patsiendi uni on häiritud, ta on mures ja muutub närviliseks, siis on soovitatav kasutada rahusteid, mida arst soovitab. Kui naine pöördub arsti poole haiguse hilises staadiumis ja vähk on hakanud progresseeruma, määratakse keemiaravi või kiiritusravi. Mõnel juhul on vajalik operatsioon.
Kui organismist leitakse 16. tüüpi viirus, määratakse see PCR abil, seejärel soovitab arst võtta ravimeid haiguse raviks ja profülaktilistel eesmärkidel.
Kiire toimega ravimid:
- Cervarix.
- Gardasil.
Need aitavad vältida pahaloomuliste kasvajate teket nii meestel kui naistel. Samuti võib arst valida teisi ravimeid, mis aitavad papilloome kõrvaldada. Naise vaktsiin on oluline, see kaitseb emaka onkoloogia tekke eest, seda on soovitatav teha noorukieas.
Te peaksite teadma, et see on tõhus ravimtoode emakakaelast pole veel leiutatud. Seetõttu on kasvaja ravimiseks abiks ette nähtud erinevad ravimid. Neid saab korjata ainult arst, kes on uurinud haiguse pilti, PCR-analüüse, verd.
Inimese papilloomiviirust saab ravida, oluline on haigust mitte alustada. Kui moodustisi esineb sageli, peaksite läbima uuringu vähemalt kord aastas. See aitab vältida pahaloomuliste kasvajate teket.
Profülaktika
Vähktõve välistamiseks on kõige parem vältida papilloomiviirusega nakatumist.

Kui infektsioon on tekkinud, tuleb võtta kõik meetmed immuunsüsteemi tugevdamiseks ja viiruse avaldumise vältimiseks. Mis tahes tüüpi papilloomide korral suguelunditel tuleb neid viivitamatult ravida.
Selleks vajate:
- juhtida õiget elustiili;
- süüa korralikult;
- ärge kuritarvitage halbu harjumusi;
- teadma, kuidas viirus edasi kandub;
- kasutada seksuaalvahekorras kondoomi ja omada püsivat seksuaalpartnerit;
- välistada abort;
- igal aastal uurige emakakaela, võtke PCR;
- kondüloomide moodustumisega ravige neid õigeaegselt;
- harjutus.
16. ja 18. tüüpi viiruse tuvastamisel ärge muretsege ja elage, see diagnoos pole nii kohutav. Õigeaegne ravi võimaldab teil välistada vähkkasvaja... Väärib märkimist, et naiste papilloomiviirust saab ravida, on oluline haigust mitte alustada.

Kui moodustisi esineb sageli, tuleks teid uurida vähemalt kord aastas. Kuigi haigus kimbutab mehi harva, soovitatakse neil teha ka PCR-testid erinevate infektsioonide suhtes. Kui diagnoos on kinnitatud, on vajalik asjakohane ravi.
Samuti on profülaktika eesmärgil kahte tüüpi vaktsiine, mis kaitsevad viirusetüüpide 16 ja 18 eest. Need tuleb teha enne HPV-nakkust, st noorukieas, kui seksuaalkogemus puudub. Seetõttu on see soovitatav 9-13-aastastele tüdrukutele. Siis on võimalik ennetada sellist ohtlikku haigust nagu emakakaelavähk.
Vanemad naised vanuses 30–49 peaksid käima igal aastal emakakaelavähi sõeluuringul.
Testimine viiakse läbi naistel, kellel seda ei ole välised sümptomid papilloomiviirus. Sõeluuring võimaldab kindlaks teha eelsoodumuse vähk... Kui tuvastatakse vähieelsed patoloogilised protsessid, aitab õigeaegne ravi vältida vähkkasvajate teket.
