Inimesel on suur hulk mikroorganismid ja viirused, mis ei põhjusta patogeensusest hoolimata ühtegi haigust ja on "uinuvas" režiimis. Nende hulgas on nii normaalse mikrofloora kui ka tinglikult patogeensete mikroobide ja viiruste esindajaid, mis avaldavad oma haigusi põhjustavaid omadusi ainult keha teatud tingimustel. On terve naine nad ei suuda ületada immuunsüsteemi loodud barjääri.
Nende mikroorganismide hulka kuulub inimese papilloomiviirus (HPV).
Neid on üle saja liigi. Umbes 80% naistest on see viirus, kuid selle esinemine mõjutab ainult umbes 2% naistest.
Naiste kondüloomid - põhjused
Siiani ei ole naiste suguelundite tüügaste kõik põhjused täielikult välja selgitatud. Kuid peamiseks põhjuseks peetakse praegu inimese papilloomiviirusega nakatumist. Nakkus toimub seksuaalse kontakti kaudu. 80% -l mingil viisil kaitsmata juhusoolest levib viirus seksuaalpartnerilt, isegi kui tal pole kliinilisi sümptomeid, kuid ta on HPV kandja. Viirusesse nakatudes võivad kondüloomid ilmneda väga lühike aeg ja kasvab kahe tunni jooksul. Maksimaalne tähtaeg kondüloomi areng - kuus tundi. Aga on inkubatsiooniperiood: Nakatumise hetkest kuni haiguse tunnuste ilmnemiseni võib kuluda kümme aastat. Või jääb viirus seisma ja ei avaldu kunagi: naisest saab viirusekandja. Kui HPV siseneb kehasse, nagu herpesviirus, jääb see selles igavesti. Ja ainult siis, kui on mingid põhjused, mis viivad immuunsuse järsu languseni, võib see näidata aktiivsust.
Põhjuste hulgas vähendades naiste immuunsus ja kondüloomide ilmnemine, on mitu tavalist tavalist:
Stress;
Rasedus ja imetamine;
Antibiootikumide võtmine;
Rasked dieedid;
Suitsetamine;
Onkoloogilised või kroonilised haigused;
Hüpovitaminoos ja vitamiinipuudus;
Hormonaalsed häired
Ühest ülaltoodud põhjusest piisab viiruse aktiveerimiseks ja naistel kondüloomide moodustumiseks. See on eriti levinud närviliste ja muljetavaldavate naiste puhul, kes on sageli stressis.
On olemas arvamus, et inimese papilloomiviirusega nakatumise ja suguelundite tüügaste tekkimise põhjus naistel võib olla viirusekandja või haige naise isiklikud asjad ja tualetitarbed. See on äärmiselt haruldane leibkonna nakatumise tee; kuid mõned teadlased seavad selle kahtluse alla.
Naiste kondüloomid - sümptomid
Kui naine on nakatunud viirusega, ei pruugi suguelundite tüükadest mõnda aega olla kaebusi ega kliinilisi sümptomeid. See aeg on mitmest tunnist mitme aastani. Immuunsuse järsu vähenemisega ilmnevad viirusel patogeensed omadused ja naise suguelundite piirkonnas ilmnevad kondüloomid koos kõigi kliinilised sümptomid... Kondüloomid on limaskestade või naha epiteelirakkude ebanormaalne paljunemine. Nad näevad välja nagu kasvud erinevad suurused: mõnest millimeetrist (urogenitaalsüsteemi piirkonnas, pärak) kuni kaks või enam sentimeetrit (suu limaskestad, käte nahk).
Kondüloomid paiknevad tupe, häbememokkade, perineumi, emakakaela limaskestadel ja võivad mõjutada ureetra. Nad näevad välja nagu poolläbipaistvad lihavärvilised kasvud, üksikud või ühinevad, sarnanevad lillkapsas... Need on kondüloomid.
Seal on lamedad tüükad. Neid on raskem avastada ja vajavad spetsiaalseid meetodeid. Kõige sagedamini on lamedad tüükad naistel emakakaelal. Lamedad tüükad ei näita tavaliselt mingeid sümptomeid. Harva võib esineda tupevoolust, millega kaasneb sügelus. Need on ohtlikud, kuna võivad degenereeruda emakakaelavähiks.
Naiste kondüloomide sümptomid on nende lokaliseerimise kohtades sügelus, põletustunne, niiskus. See on tingitud asjaolust, et tüükad võivad ise maha kukkuda, samal ajal kui vedelik vabaneb ebameeldiv lõhnja nende asemele võib ilmneda haav. Kui neid kohti riietus ärritab, võivad tekkida põletikud ja mädanemine. Kui ureetra on kahjustatud, on ebamugavustunne urineerimise ajal, põletamine ja krambid murettekitavad.
Samuti on papulaarsed kondüloomid mitme vesiikulina või "vistrikuna". Need esinevad kõige sagedamini perineumis, pubis, häbeme välispinnal.
Laigulised kondüloomid mõjutavad ainult suguelundite limaskesta.
Naiste kondüloomid - ravi
Kui tüükad leitakse, on vaja pöörduda spetsialisti poole, kuna neid ei saa iseseisvalt ravida. Günekoloogid, uroloogid, immunoloogid tegelevad naiste suguelundite tüügaste ravimisega, sõltuvalt tuvastatud tüükade lokaliseerimisest.
Praegu ei ole naiste suguelundite tüükade raviks konservatiivseid meetodeid, kuna puuduvad viirusevastased ravimid, mis võivad papilloomiviirust hävitada.
Naiste kondüloomide ravimise peamine meetod on nende eemaldamine. Kasutatakse kirurgilisi meetodeid, krüodestruktsiooni, laserit, termokoagulatsiooni, raadiolaineid. Pärast kondüloomi eemaldamist jääb limaskesta defekt, haava pind, mida tuleb ravida, kuna see on sissepääsu värav mis tahes muu infektsiooni korral. Kohalik ravi on ette nähtud lisaks ravimitele, mis suurendavad immuunsust, multivitamiinid. Viirusevastaste ravimite puudumise tõttu võivad kondüloomide eemaldamisel mõne aja pärast tekkida uued, kuna inimese papilloomiviirus asetub kehasse igavesti. Seetõttu on naist papilloomiviiruse põhjustatud kondüloomidest naist võimatu ravida. Saate vältida ainult viirusnakkust.
Naiste kondüloomid - ennetamine
Inimese papilloomiviirusega nakatumise vältimiseks loodi 2006. aastal kaks vaktsiini: Cervarix (Suurbritannia) ja Gardasil (USA). Nende loomise eesmärk on vältida viirusnakkust ja võimalik areng emakakaelavähk, mille põhjustavad HPV 16 ja 17 tüübid. 2008. aastal pälvis vaktsiiniarendaja Nobeli preemia. Mõlemad vaktsiinid sama vaktsineerimiskava, toime ja efektiivsusega. Cervarix on efektiivne nelja tüüpi HPV vastu ja Gardasil - kahe vastu. Esimene ravim on odavam kui teine. Valikuküsimuses mängib see rolli selles, mida naine tahab end kaitsta ja kui palju raha ta võib sellele kulutada, kuna ravimid on kallid. Vastasel juhul pole nende vahel olulisi erinevusi. Soovitatav vanuses 9–49.
On teatud nüansse, millele peaksite tähelepanu pöörama. Vaktsiin võib põhjustada viljatust. Selle tegevus piirdub nelja aastaga, kuid uuesti vaktsineerimist ei pakuta. Enne vaktsineerimist on vaja kindlaks teha HPV esinemine kehas ja kui see on olemas, pole vaktsiinil mõtet. Vaktsineerimine toimub alates üheksandast eluaastast, seda on oluline teha enne seksuaalse tegevuse algust, kuna jällegi on viimaste HPV allikate kohaselt viirus meestel. Euroopa Liidus ja Ameerika Ühendriikides on vaktsineerimine kohustuslik ja see sisaldub riiklikes immuniseerimisprogrammides. Venemaal ei ole kohustuslikku vaktsineerimist - see on iga naise või ema isiklik valik. Siiani jätkuvad arutelud nende vaktsiinide kasutamise otstarbekuse üle. Kogu maailmas arutatakse selle üle, kas nii kiiresti kasutusele võetud vaktsiinid ei ole suurejooneline meditsiiniline petmine.
Muul juhul hõlmab kondüloomide ennetamine naistel tavalisi meetmeid, mida tuleb iga päev hoolikalt jälgida ja läbi viia.: ohutu seks, isikliku hügieeni reeglid, stressi välistamine oma elust (kui neid ei saa välistada, muutke oma suhtumist neisse), suitsetamisest loobumine, sisseseadmine õige toitumine, puhke- ja unerežiim.
Lisaks peavad naised kaks korda aastas kondüloomide profülaktikana läbima immunostimuleerivate ravimite, heade multivitamiinide ja tugevdavate ravimite kuuri. Noh, ennetav visiit günekoloogi juurde kondüloomide õigeaegseks diagnoosimiseks ja raviks.
Naised, kellel on olemasolev HPV, peaksid sagedamini oma günekoloogi poole pöörduma. Isegi inimese papilloomiviiruse asümptomaatilise kandmise korral, kui kehas puuduvad kaebused ja viiruse ilmingud, tuleb meeles pidada, et viiruse igal ajal aktiveerimise tõenäosus on väga suur ja tüükad on naistel vähieelne haigus ja nende pikaajalise esinemisega toimub degeneratsioon koos emakakaelavähi areng.
Kondüloom on healoomuline kasvaja papillaarne või tüügas tüüp. See võib ilmneda kokkupuutel inimese papilloomiviirusega. Statistika kohaselt esineb HPV 80% naistest, kuid seda kliinilised ilmingud kondüloomide kujul on ainult 3%. Nende kasvu saab provotseerida erinevad tegurid: nõrgenenud immuunsus, rasedus, halb hügieen. Naiste kondüloomide ravi on meetmete kompleks nende ohutuks eemaldamiseks ja keha toetamiseks. Ravi määratakse, võttes arvesse neoplasmi põhjust.
Mis on tüükad?
Kondüloomid (tõlgitud kreeka keelest - kasvaja, kasv) on väljakasvud, mis on naha pinna, limaskestade ülekasvanud epiteeli papillaarne kiht. Neoplasmid näevad sõltuvalt tüübist välja erinevad. Papillomatoosne viirus provotseerib väljakasvu ilmnemist, mida esineb 80% naistest. On avastatud üle 100 HPV tüübi, mõned neist on suhteliselt ohutud, teised aga provotseerivad vähki.
Kondüloomide suurus ei ületa reeglina 2 sentimeetrit, kuigi harvadel juhtudel esinevad väljakasvud suurem suurus... Neoplasmid ilmuvad sageli sisse intiimsed kohad (väikestel huultel, tupe seintel, pärak). Sageli mõjutab kondülomatoos ureetra (ureetra), põhjustades ebameeldivaid tundeid valulikud sümptomid... Selle haiguse ravi vajadus ja tüüp naistel sõltub suguelundite tüügaste arenguastmest, onkogeense ohu olemasolust või puudumisest.
Kuidas tüükad välja näevad (FOTOD)
TÄHTIS: Kui kahtlustate naiste kondülomatoosi, mille fotot näete ülal, pöörduge viivitamatult kvalifitseeritud spetsialisti poole (et vältida emakakaelavähi ilmnemist).
Kondüloomide tüübid
Papilloomiviirus avaldub kolmes vormis - latentne, kliiniline ja subkliiniline. Need erinevad sümptomite, välised ilmingud kondülomatoos. Kõik kondüloomid on suguelundid ja jagunevad nelja tüüpi - tüüpilised suguelundid, hüperkeratootilised, papulaarsed, lamedad.
Vormid, milles nad kohtuvad erinevad tüübid neoplasmid:
- Varjatud... Sellisel juhul epiteeli struktuurseid muutusi ei toimu, viirus ei avaldu mingil viisil ja puuduvad sümptomid. Esimesed nakkusnähud ilmnevad siis, kui haigus muutub kooniliseks. Kavandatud analüüside läbimisel saab seda juhuslikult tuvastada.
- Kliiniline... Seda iseloomustab tüüpiliste suguelundite, hüperkeratootiliste, papulaarsete tüükade ilmumine. Terav tüüpi kondülomatoos on protsess, millel on lühike vars. Foto järgi on neid lihtne teistest sortidest eristada (kuju poolest meenutavad nad lillkapsa pead). Väljakasvud võivad olla üksikud või mitmekordsed. Hüperkeratootilist neoplasmi iseloomustab sarvkiht, mis paikneb häbememokkadel. Papulaarsed tüükad näevad välja nagu sileda pinnaga tüükad ümara kujuga, jalg puudub, väljakasv ulatub kergelt välja.
- Subkliiniline... Sellega ilmuvad lameda tüüpi kondüloomid. Neoplasmid näevad välja nagu täpid, mis ei ulatu epiteeli pinna kohal ja mida on raske näha.
Eraldage sort eraldi lai kondüloom Buschke-Levenshtein. See neoplasm suur suurus, mis ilmneb kondülomatoossete väljakasvude akretsiooni tõttu. Sellist kondüloomi kasvab kiiresti, hävitades selle aluse all olevaid kudesid, iseloomustab kleepuva lima eraldumine. Neoplasm muutub harva pahaloomuliseks kasvajaks.
Osutas
Kondüloomid ilmnevad viiruse manifestatsiooni kliinilises vormis ja paiknevad peamiselt väikestel ja suurtel häbememokkadel, tupe sissepääsu juures, päraku ümbruse nahal, harvemini emakakaelal, esinevad endiselt suu limaskestadel. Eksofüütsete moodustiste värvus on liha, punane, lilla, heleroosa. Naiste kondüloomidega kaasnevad sageli ebameeldivad ja valulikud sümptomid.
Lame
Endofüütilised (lamedad) tüükad on peaaegu nähtamatud, tavaliselt lokaliseeruvad emakakaelas, kuid võivad olla ka tupes. See tüüp kujutab endast suurt onkogeenset ohtu. Kui leitakse endofüütilised koosseisud, tuleb naist testida, kuna emakakaelavähi peamine põhjus on lamedat tüüpi tüükad.
Naiste kondüloomide põhjused
Naiste kondüloomid ilmnevad papilloomiviiruse tõttu, mis ei pruugi pikka aega avalduda. Kõrval erinevatel põhjustel see on aktiveeritud, muudab rakustruktuuri, mis seejärel muudetakse väljakasvuks. Rakkude muutused on algstaadiumis palja silmaga nähtamatud, seetõttu diagnoositakse kondülomatoos juba kliinilises vormis või rutiinsete testide käigus. Enamik naisi, kes juhivad seksuaalelu, kell lapsepõlv nakkus võib tungida läbi kriimustuste, kriimustuste. Mis põhjustab HPV-ga kondüloome:
- Nõrgenenud immuunsus ravimite (antibiootikumide, antibakteriaalsete ainete) võtmise, vitamiinipuuduse, HIV-nakkuse, tasakaalustamata dieedi, onkoloogilised haigused, stress, raseduse ajal;
- Hormonaalsed muutused, vitamiinide puudus, füüsiline kurnatus sünnitusjärgsel perioodil;
- Rasestumisvastaste vahendite unarusse jätmine kontrollimata partneritega seksuaalvahekorra ajal;
- Kaitsmata vahekord viirusega nakatunud inimesega;
- Nõuetekohase kvaliteediga isikliku hügieeni puudumine;
- Seksuaalse kontakti kaudu levivad nakkushaigused;
- Hormonaalsed häired;
- Suitsetamine (tubaka pidev kasutamine vähendab immuunsuse funktsioone, aitab kaasa emakakaela epiteeli kihi muutumisele).
Viirus võib naise kehasse sattuda erinevatel viisidel... Kõige tavalisem on kaitsmata suu-suguelundite, anogenitaalide, seksuaalvahekord. Nakkuseoht ulatub sel juhul 80% -ni. Samuti võib infektsioon tekkida loote läbimisel sünnikanal sünnituse ajal, kui ema limaskestadel on teravaid väljakasvu. Mõned arstid väidavad, et nakatuda on võimalik ka leibkonna kaudu - kasutades tavalised asjad (lina, rätikud), kuid enamik kaasaegseid teadlasi seab selle võimaluse kahtluse alla.
Diagnostilised meetodid
Naiste diagnoosimise ajal tuleb kondüloomid eristada vähkkasvajatest. Vastuvõtmise ajal kogub arst patsiendilt anamneesi, seejärel uurib suguelundeid, emakakaela. Kui esialgne diagnoos on kondülomatoos, on vaja täiendavaid uuringuid. Et mõista, kas kondüloomid on ohtlikud, peab naine läbima mitmeid katseid:
- PCR... Emakakaela seintelt ja tupe limaskestalt võetakse uuringu jaoks määrdeaine. Analüüs on usaldusväärne, kuid tingimuste rikkumise korral võib see anda vale tulemus... Sageli tehakse PCR-iga ka teisi katseid.
- Digene test... Viiakse läbi kliiniliselt oluliste viirusekontsentratsioonide testimiseks. See võimaldab teil tuvastada onkogeensuse astet. Uuring viiakse läbi koos tsütoloogilise analüüsiga.
- Tsütoloogiline analüüs... Test aitab tuvastada rakkude struktuurimuutusi, mis ilmnevad haiguse arengu ajal.
- Kolposkoopia... Tuvastab kahjustuse fookuse, määrab üldine seisund kudedes, aitab leida pahaloomulisi koosseise, võtab diagnoosimiseks määrdumise.
- Vereanalüüsi HIV, süüfilis.
- Biopsia... Onkoloogiakahtlusega alade uurimiseks võetakse tükk koe.
- Urotsütoskoopia... See viiakse läbi, kui ureetras on kondüloomi kahtlus.
- Andoskoopia... See viiakse läbi, kui pärakus on kondüloomide kahtlus.
Kondülomatoosi sümptomid
Esimest korda pärast viiruse sattumist naise kehasse on haigus asümptomaatiline. See periood võib kesta paarist kuust mitme aastani - kõik sõltub immuunsüsteemi seisundist. sest hormonaalsed häired, immuunsüsteemi nõrgenemine, viirus muutub kliiniliseks vormiks ja kondüloomid ilmnevad naise suguelundite piirkonnas. Kondülomatoosi sümptomid:
- mis tekivad epiteeli kasvu ajal (5-6 tundi);
- silmatorkavate väikese suurusega, õhukese jalaga kondüloomide moodustumine, millel on puudutamisel auklik struktuur (pärast moodustumiste moodustumist kaob ebamugavustunne sügeluse ja põletuse kujul);
- lihavärvi, heleroosa, lilla, punane väljakasv;
- ärritus, verejooks;
- valulik urineerimine, kui ureetras on mitu kondüloomi;
- valu roojamise ajal verejooks, sügelus koosseisudega pärasooles;
- suurenenud leukorröa;
- tupevoolu mädanenud lõhn, kui tüükad on kahjustatud (võimalik on vere lisandeid, veri pärast seksuaalvahekorda).
Naiste perineumi epiteelkihil kondüloomide moodustumisega ei põhjusta need ebamugavust, välja arvatud ebameeldiv välimus. Lameda kasvaja välimus on asümptomaatiline, mis raskendab diagnoosi ja takistab kondülomatoosi subkliinilise vormi viivitamatu ravi määramist, mis paljudel juhtudel viib onkoloogiliste protsesside arenguni.
Naiste kondüloomide ravimeetodid
Kondüloomide esialgsel etapil pärast nende moodustumist ei põhjusta need reeglina ebamugavust, välja arvatud esteetiline, seetõttu määrab naine ise ravi vajaduse. Kui arst kahtlustab nende muutumist pahaloomulisteks koosseisudeks, näitavad väljakasvud intensiivset kasvu või esinevad valulikud sümptomid, tuleb eemaldada sugutüükad. Protseduur viiakse läbi viiel peamisel viisil: eemaldamine laserkiirega, radiokirurgiline ravi, termokoagulatsioon, keemiaravi ja krüodestruktsioon.
Kondüloomide eemaldamine laserkiirega
Naiste kondüloomide ravimise lasermeetod on väga efektiivne. Protseduuri ajal toimib kondüloomidele laserkiir, mis sõna otseses mõttes aurustub, jättes nende asemele kooriku. Mõni päev pärast operatsiooni lahkub see iseenesest. Laserravi eelised on taskukohasus, lihtsus ja punktiefekt, mis ei kahjusta läheduses asuvaid kudesid.
Kondüloomide radiosurgiline eemaldamine
Radiokirurgia meetod sobib hästi kondülomatoosi raviks. Protseduuri ajal toimib naise tüükade asukohale spetsiaalne seade, millel on kõrgsageduslike raadiolainete kiir. See võimaldab teil eemaldada koosseisud, kahjustamata läheduses asuvaid kudesid. Meetod on ülitäpne, peaaegu valutu ja võtab aega mitte rohkem kui pool tundi.
Termokoagulatsioon
Termokoagulatsioonravi käigus puutuvad tüükad kokku kõrged temperatuurid... Protseduur viiakse läbi kohaliku tuimestusega, kuna see on valus. Selle ravimeetodi korral põletatakse koosseisud, pärast cauteriseerimist jääb järele vaid kärn, mis mõne päeva pärast maha kukub. Selle protseduuri peamised eelised on madal hind ja kõrge efektiivsus.
Chemo hävitamise meetod
Kemodestruktiivne ravimeetod on kondüloomi eemaldamine naiselt kemikaalide abil, mis hävitavad väljakasvukudet. Toimeainena kasutatakse lämmastikhapet. Protseduur viiakse läbi mitu korda, kuni kondüloomid on täielikult ravitud. Meetod on odav ja tõhus, kuid võib olla aeganõudev.
Krüodestruktsioon
Krüodestruktsioon aitab naistel ravida kondülomatoosset moodustumist, mõjutades madalal temperatuuril vedelat lämmastikku. Väljakasvu ravitakse ravimiga, mille järel nende kude hävitatakse. See ravimeetod on odav, kuid see nõuab raviarsti kõrget professionaalsust, vastasel juhul võib hooletu käitlemise korral tekkida põletushaavu.
Võimalikud tüsistused
Pärast kondüloomi eemaldamist võivad tekkida tüsistused verejooksu kujul, emakakaela kanali kitsenemine (laserravi korral). Keemiline moksibusioon võib jätta armid, on suur haiguse kordumise oht. Kui eemaldamisprotseduuri viis läbi kogenematu arst, on võimalikud järgmised tüsistused: nakkus kudedes, tervete nahapiirkondade kahjustus, mädanemine.
Kondüloomide ravi rahvapäraste ravimitega kodus
Praeguseks ravitakse kondüloome kirurgiliste ja konservatiivsete meetoditega. Konservatiivne ravi hõlmab spetsiaalsete ravimite (tugevdamine, immuunsuse jaoks) suposiitide, salvide kasutamist. Siiski on kümneid rahvapäraseid ravimeid, mis aitavad vabaneda viirushaiguse ilmingutest. Kuidas ravida kondüloome naistel kodus:
- Küüslaugumahla töötlemine. Iga päev määritakse moodustist tilgaga küüslaugumahla. Teine võimalus on kanda konditsillidele tükike küüslauku, püüdes mitte puudutada lähedal asuvaid kudesid, liimida plaaster peale ja jätta see ööseks.
- Ravi vereurmarohutinktuuriga või värske taimemahlaga. Kolm korda päevas kantakse ainet tüükadesse. Ühe protseduuri käigus peab naine taotlust kordama kaks või kolm korda.
- Munaravi. Valk eraldatakse munakollasest, valgumass määrib tüükadest mõjutatud nahapiirkondi. Saab kasutada kaks kuni kolm korda päevas.
Kondüloomi ravi tunnused raseduse ajal
Tüükad arenevad sageli rasedatel. Selle põhjuseks on hormonaalsed muutused, vitamiinipuudus, võimalikud stressitingimused, immuunsüsteemi nõrgenemine. Kui naise väljakasvud ei näita intensiivset kasvu, on harvadel juhtudel ette nähtud ravi. Pärast sünnitust, kui keha taastub, võivad sellised tüükad iseenesest kaduda. Eemaldamine toimub laseri või krüodestruktsiooni abil, viiruste vastased ravimid on vastunäidustatud naistele, kes on asendis.
Naiste kondüloomid või kondüloomid on nahakasvud, mis ilmnevad väliste suguelundite piirkonnas, kui inimese papilloomiviirus siseneb kehasse, ja arenevad siis, kui keha immuunsüsteem ebaõnnestub. HPV on rühm viirusi, millel on oma DNA, sarnaselt herpese infektsioon... Kehasse sattudes jääb see sinna igaveseks.
Naistel kondüloomide kasvu põhjustav papilloomiviirus on väga ohtlik, kuna see loob eeldused emakakaelavähi tekkeks. Praegu pole ühtegi viirusevastast ravi, mis kaitseks inimkeha patogeensete organismide sissetungi eest või hävitaks neid. Tervenege täielikult viirusnakkus see on võimatu, kuid saate selle avaldumist ära hoida.
Kehasse sattunud viirusnakkus võib pikka aega olla "magavas" olekus, mitte ennast kuidagi välja andma. Naiste kondüloomide ilmnemine ja nende suurenemine suurteks kolooniateks on tavaliselt seotud immuunsuse järsu langusega. Kui kaitse on nõrgenenud, "ärkab" HPV ja hakkab koos rakkudega aktiivselt liikuma epiteelkoe väliskihtidesse.
Epiteeli pinnale sattudes hakkab infektsioon rakkudesse tungima, muutes nende DNA struktuuri. Selle tulemusel rakkude normaalne metabolism peatub. Nad hakkavad kaootiliselt jagama ülikiirelt. Seetõttu võivad esimesed üksikud kondüloomid nahale ilmuda vaid paari tunniga.
Mõne aja pärast olukord halveneb. Üksikud kasvajad kasvavad, haarates epiteelkoe uusi alasid, ühinevad üksteisega, moodustades mööda kondüloomikolooniaid välimus meenutades kukeharju või lillkapsa õisikuid.
Õigeaegse edasikaebamise korral meditsiiniline abi suured konglomeraadid võivad muteeruda Buschke-Levenshteini kasvajaks, mis degenereerub sageli naha lamerakk-kartsinoomiks.
Naiste kondüloomid ei ole raseduse vastunäidustused. Kui tüükad ilmnevad raseduse ajal, ei tähenda see ka katkestamise näidustust. Sellisel juhul valib spetsialist kohalikud immunostimuleerivad ravimid, mida saab sellel perioodil kasutada. Ja sünnitusabiarst-günekoloog eemaldab kondüloomid õrnate meetoditega.
 Naiste kondüloomid, täpsemalt viirus, mis neid põhjustab, siseneb kehasse seksuaalvahekorra ajal, nii traditsioonilise kui ka päraku- või suu kaudu. AT elutingimused kondülomatoosi võite nakatuda väga lähedalt (kasutades samu käterätte, aluspesu jne.). Kuid viiruse aktiveerimine toimub ainult globaalsete rikete või keha immuunsüsteemi kaitsetaseme järsu languse korral. Järgmised tegurid võivad seda mõjutada:
Naiste kondüloomid, täpsemalt viirus, mis neid põhjustab, siseneb kehasse seksuaalvahekorra ajal, nii traditsioonilise kui ka päraku- või suu kaudu. AT elutingimused kondülomatoosi võite nakatuda väga lähedalt (kasutades samu käterätte, aluspesu jne.). Kuid viiruse aktiveerimine toimub ainult globaalsete rikete või keha immuunsüsteemi kaitsetaseme järsu languse korral. Järgmised tegurid võivad seda mõjutada:
- nohu viirushaigused (tonsilliit, ägedad hingamisteede infektsioonid, ägedad hingamisteede viirusnakkused) ja tugevate antibiootikumide võtmine;
- raske psühho-emotsionaalne seisund, pidev stress ja pikaajaline depressioon;
- ebaõige ja tasakaalustamata toitumine;
- sagedased dieedid ja paast;
- varasemad operatsioonid, vigastused;
- vanusega seotud hormonaalsed muutused;
- barjääri rasestumisvastaste vahendite unarusse jätmine vahekorra ajal;
- rasedus ja sünnitusjärgne periood.
Riskigruppi kuuluvad ka naised, kellega seksitakse seksuaalselt sagedased muutused seksuaalpartnerid, samuti naised, kellel on olnud sugulisel teel levivad haigused (klamüüdia, trihhomonoos, süüfilis jne). Lisaks võib rase naine, kes on inimese papilloomiviiruse kandja, nakatada teda ka sünnituse ajal, kui laps läbib sünnikanalit.
Sümptomid ja kliinilised ilmingud
Kehas areneva papilloominfektsiooni peamine sümptom on üks või mitu moodustumist. Naiste kondüloomid paiknevad välistel ja sisemistel suguelunditel: häbememokad, kliitor, perineum, tupe limaskest, emakakael. Nad võivad ka areneda suuõõne (mida esineb harvadel juhtudel), pärasooles ja pärakus.
Kondüloomid võivad põhjustada järgmisi aistinguid:
- valu roojamise ajal, sügelus, põletustunne, tunne võõras keha päraku piirkonnas - pärasoole sees ja päraku ümbruses;
- põletamine urineerimise ajal - kusiti tüükade lüüasaamisega;
- peaaegu alati tekib vahekorra ajal tõsine ebamugavustunne, kuna tüükad on vigastatud, tekivad sügelused, kipitused ja mõnikord verised eritised.
Diagnostika
Õigeaegne pöördumine spetsialisti poole ja täpne diagnoos - aluseks olevad tegurid naiste kondüloomide kiire ja edukas ravi. Sel juhul viib spetsialist läbi mitmed järgmised protseduurid:
- uuring - emakakaela ja sellega külgnevat ala uuritakse sisemiste tüükade tuvastamiseks;
- PCR-diagnostika - tehakse tuvastamiseks hPV tüüp... See võimaldab teil määrata selle onkogeensuse taset;
- biopsia - see on vajalik, kui see leitakse limaskestade kudedes siseorganid kondüloomikolooniad. Bioloogiline materjal uuriti pahaloomuliste vähirakkude olemasolu suhtes;
- kolposkoopia - viiakse läbi günekoloogi otsusega tuvastada kusejuha ja pärasoole sisemised tüükad;
- pap test - proovi analüüs kättesaadava tuvastamiseks günekoloogilised haigused naine;
- sugulisel teel levivate haiguste esinemise testid.
Naiste kondüloomid, mille DNA-s on viirusetüvesid 16 ja 18, on väga ohtlikud. Need on väga onkogeensed viirusetüübid, mis sageli põhjustavad emakakaelavähki. Arenenud juhtudel on kondüloomide degenereerumise tõenäosus pahaloomulised kasvajad väga suur.
Ravi tunnused
Naiste kondüloomid tuleb kohustuslikult eemaldada, mitte ainult nende esteetilise välimuse tõttu. See patoloogia võib kiiresti areneda, levides emakakaela, tupe ja anogenitaalse piirkonna limaskestadel. Sõltuvalt kondüloomide lokaliseerimise kohast kasutatakse nende eemaldamiseks teatud kirurgilisi meetodeid ja konservatiivset ravi.
Kirurgilised ravimeetodid
Naiste kondüloomid vajavad kirurgilist ekstsissiooni, mis viiakse läbi spetsiaalse varustuse abil, mis võimaldab mitte ainult eemaldada viiruse poolt mõjutatud kudesid, vaid ka vältida haiguse kordumist. AT kaasaegne meditsiin kasutatakse järgmisi tehnikaid:
- Kahjustuste eemaldamine skalpelliga kohaliku tuimestuse all.
- Krüodestruktsioon - kondüloomikolooniate töötlemine külmaga (vedel lämmastik). Tulemusena ainevahetusprotsessid peatuvad patoloogilistes rakkudes, koosseisud kuivavad ja langevad. Pärast kondüloomide suurte fookuste ekstsissiooni võivad armid jääda.
- Laser ja elektrokoagulatsioon - tüükad eemaldatakse laseri või elektrivooluga kokkupuutel. Esimest meetodit on otstarbekam kasutada suurte konglomeraatide eemaldamiseks, teine \u200b\u200bmeetod sobib rohkem üksikute tüükade või väikeste koosseisude väljalõikamiseks.
- Kõige rohkem on argooni plasma ablatsioon ohutult emakakaela piirkonnas naiste kondüloomide eemaldamine. Mõjutatud piirkonda töödeldakse elektromagnetväljaga kontaktivabalt, kasutades ioniseeritud argooni. Enamasti kasutatakse seda meetodit emakakaela, tupe limaskestade kondüloomide eemaldamiseks selle madala trauma tõttu.
- Argooniga tõhustatud koagulatsioon on emakakaelal olevate tüükade eemaldamise õrn meetod, mille korral koe nekroos ei ületa 3 mm.
Naiste kondüloomide ravi ajal on vaja jälgida seksuaalset puhkust ja günekoloog peab seda jälgima kuni täieliku taastumiseni.
Ravi kemikaalidega
Naiste kondüloomide ravivaid hävitavaid meetodeid kasutatakse ainult koos kirurgilised meetodid kustutamine. Nende iseseisev kasutamine on ebapraktiline, kuna 50% juhtudest esineb haiguse ägenemine.
Kreem "imikvimood" - tõhus vahend kondülomatoosi vastases võitluses. Nahale kandes stimuleerib see interferooni tootmist, toimides immunomodulaatorina.
Solkodermi lahus on soolhappel põhinev vedelik, mis pärsib tüükade kasvu ja jagunemist. Ravimit ei soovitata kasutada üksi kodus, kuna vale kasutamise korral on tervislikele kudedele suur tõenäosus kahjustada.
"Kondilin" on ravim, mis põhineb taimeekstraktid ja happed. Mõjub eesmärgipäraselt, pärssides patoloogiliste koosseisude kasvu. Sellel on nõrk mõju. Soovitav on seda kasutada väikeste kondüloomi fookuste korral.
Viirusevastased ja immunostimuleerivad ravimid
Arvestades, et suguelundite tüügaste areng naistel põhjustab immuunsuse vähenemist, määrab spetsialist aja ravimidmis tugevdavad keha kaitset viirusnakkuse vastu:
- Isoprinosiin on ravim, millel on väga tõhus toime kondüloomide ravis.
- Panavir on laia toimespektriga aine, mis põhineb taimeekstraktidel.
- Allokin-Alpha on intravenoosne ravim, mis tungib kiiresti süsteemsesse vereringesse ja suurendab immunokompetentsete rakkude regeneratsiooni.
- Immunal on vahend, mis suurendab keha kaitset.
Rahvapärased abinõud
Kasutamine rahvaviisid suguelundite tüügaste ravi naistel on asjakohane ainult madala onkogeense ja mitte-onkogeense viirusetüübi korral. Kuid on soovitav kooskõlastada nende kohaldamine spetsialistiga, et mitte süvendada olemasolevat olukorda.
Kondüloomide eemaldamiseks kantakse nende pinnale puuvillase tampooniga tavaline joodilahus, kahjustamata tervislikke nahapiirkondi. Seda tehakse seni, kuni moodustised kuivavad. Üksikute koosseisude jaoks on soovitav kasutada joodilahust. Limaskestade tüükade eemaldamiseks ei tohiks kunagi kasutada joodi.
 Värske vereurmarohumahl või selle tinktuur kantakse tüükadesse õrnalt üks kord päevas. Seda kasutatakse ainult üksikute, keskmise suurusega tüükade raviks. Kasutamine raseduse ajal on keelatud.
Värske vereurmarohumahl või selle tinktuur kantakse tüükadesse õrnalt üks kord päevas. Seda kasutatakse ainult üksikute, keskmise suurusega tüükade raviks. Kasutamine raseduse ajal on keelatud.
Küüslauk ja sibul on ka tüükad kurnavad. Selleks purustatakse need pudruks ja pigistatakse välja. Neid abiga vatitampoon, määrige tüükad kuni 10 korda päevas, mõjutamata tervislikke kudesid.
Ärahoidmine
Arvestades, et kondüloomid naistel arenevad ainult immuunsuse vähenemisega, kõik ennetavad tegevused on suunatud keha kaitsevõime nõrgenemise vältimisele. See sisaldab:
- sugulisel teel levivate nakkustega nakatumise ennetamine: alaline partner, barjäärsete rasestumisvastaste vahendite kasutamine;
- säilitamine õige pilt elu ja tasakaalustatud toitumine;
Kondüloom on healoomuline kasvajamillel on tüügas või papillaarne välimus.
Kondüloomid on lokaliseeritud nagu sees nahkja limaskestadel. Kahjustused ulatuvad alati naha pinna kohale ja võivad olla lihavärvilised, roosakad, valkjad või tumepruunid.
Tüükad on erinevad kiire kasv ja on altid ühinemisele. Haigus esineb meestel, naistel ja lastel (kellel on lähedane leibkonna kokkupuude või nakkus sünnituse ajal).
Põhjused
Diagnostika
Kondüloomide diferentsiaaldiagnostika tuleks läbi viia sekundaarse süüfilise, molluscum contagiosumi, haigutuste ja pahaloomuliste eksofüütiliste nahakahjustustega.
Kliinilised andmed võimaldavad diagnoosi panna peaaegu 100%. Siiski on vaja laborikatseid:
- veri süüfilise (RW) ja HIV-nakkuse korral;
- immunoloogilised uuringud;
- hariduse biopsia;
- kolposkoopia koos diagnostiliste testidega (tupe ja emakakaela kondüloomide esinemisel);
- määrded onkotsütoloogia jaoks koosseisude pinnalt;
- polümeraasi ahelreaktsiooni meetod - PCR (veri).
Tüügaste ravi
Arst tegeleb kondüloomide ravimisega, sõltuvalt nende lokaliseerimisest. See võib olla proktoloog, uroloog, günekoloog või üldkirurg.
Tüükaid on viirusevastaste ravimitega võimatu ravida, seega on nende eemaldamiseks ainult meetod:
Keemiline eemaldamine
Sel eesmärgil kandideerige kemikaalid, mis sisaldavad happeid. Võimalik on koosseisude kautseriseerimine podofülliini, kondiliini, solkodermi või epigeenigeeliga.
Krüodestruktsioon
Kondüloomide külmumine vedela lämmastikuga. Formatsioon hävib, selle asemele moodustub haav, mis paraneb 1-2 nädalaga.
Diatermokoagulatsioon
Kondüloomide kauteriseerimine elektrokoagulaatoriga või nende lõikamine elektrinoaga (kõrgsagedusliku elektrivoolu toime). See viiakse läbi kohaliku anesteesia all lidokaiini või novokaiini lahusega.
Laserravi
Formatsioonide hävitamine laserkiirega. Kõige tõhusam meetod.
Lisaks kondüloomide lokaalsele eemaldamisele määratakse viirusevastaseid ravimeid rektaalsetes ravimküünaldes ja / või tablettides (Panavir, Genferon, Cycloferon).
Rektaalsete ravimküünalde määramine on oluline kondüloomide lokaliseerimiseks perianaalses piirkonnas ja suguelunditel. Nende tegevus seisneb formatsioonide kasvu ja paljunemise peatamises.
Tablettides sisalduvatel viirusevastastel ravimitel on immunostimuleeriv toime, need ei mõjuta mitte viirust ennast, vaid immuunsusega seotud interferooni moodustumist.
Tüsistused ja prognoos
Kondüloomid, eriti mitmekordsed ja kiiresti kasvavad, on ohtlikud järgmiste komplikatsioonidega:
- koosseisude praod, millega kaasnevad valu ja verejooks;
- keeruline tööjõu kulg;
- suur risk pahaloomuliste kasvajate tekkeks.
Prognoos õigeaegse ja piisava raviga on soodne, kuid kondüloomide eemaldamine ei taga täielikku taastumist, haigus võib korduda, kui keha kaitse on nõrgenenud.
Meditsiinis olemasolevate günekoloogiliste haiguste klassifikatsiooni järgi kuuluvad kondüloomid põletikulised protsessidviirusliku päritoluga ja neid peetakse emakakaelavähi tekke riskifaktoriks. Sellega seoses ei tohiks mingil juhul ignoreerida naiste kondüloome. Selle haiguse ilmnemisel peate seda tegema kohustuslik pöörduge arsti poole ja läbige kõik vajalikud uuringud.
Mis on kondüloom?
Tüükad on lihavärvi tüükad, mis ilmuvad suguelunditel ja pärakul. Samuti leidub neid väljakasvu teistel kehaosadel, kuid palju harvemini. Uuringute kohaselt esinemine kondüloomid (kondüloomid) soodustab DNA-d sisaldav aine, mille olemasolu kehas on pikka aega võimeline, võib jääda märkamatuks.
Sõltumata asjaolust, et kondülomatoos liigitatakse sugulisel teel levivate haiguste hulka, pole see nii ainus viis nakkus - nakkus võib tekkida nii leibkonna kokkupuutel kui ka siis loomulik sünnitus... Naiste kondüloomid vajavad viivitamatut ja kvaliteetset ravi, nende moodustumine emakakaela piirkonnas viib vähieelse seisundini.
Naiste koosseisude väljanägemise põhjused
Statistika järgi elab papilloomiviirus enam kui 15% naiste kehas, kuid see ei avaldu alati. Kuid õiglane sugu - selle kandjad - suudavad nakkuse edasi anda inimestele, kellega nad on tihedas kontaktis. Viirusesse nakatumine toimub nii traditsioonilise seksuaalvahekorra kui ka oraalse või anaalse seksi kaudu. Seetõttu ei teki tüükad mitte ainult tupe sees, vaid ka labiale, näole, keelele, kaelale, suule ja isegi rinnale.
Majapidamises viirus levib kondüloomide sekretsiooni kaudu. Haavade või isegi mikropragude olemasolu nahal või limaskestadel hõlbustab nakkuse tungimist kehasse. Sünnituse ajal loomulikult viiruse ülekandumine emalt lapsele on võimalik tingimusel, et kondüloomid paiknevad otse tupe seintel.
Kui naine on viiruse kandja, on võimalus ka ise nakatuda, mida nõrgenenud immuunsus võib suurendada. Millised tegurid mõjutavad immuunsuse vähenemist? Põhjused, mis tekitavad tühimiku keha kaitsemehhanismis, hõlmavad järgmist:
- Stress (füüsiline ja psühho-emotsionaalne) ,.
- Dieedid, kuna sel ajal kannatab keha oluliste ainete puudumise tõttu, mida kasutatakse seda kaitsvate antikehade sünteesis.
- Sünnitusjärgne periood... Sünnitusprotsess ise on naisele ja tema kehale tõsine stress, kuid ka vastsündinud beebi nõuab pidevat tähelepanu, mille tagajärjel äsjavalminud ema pidevalt üle töötab.
- Eneseravimine, narkootikumide kuritarvitamine, mille tegevus viib keha mikrofloora ja immuunsüsteemi seisundi rikkumiseni.
Naiste kondüloomide tüübid (foto)
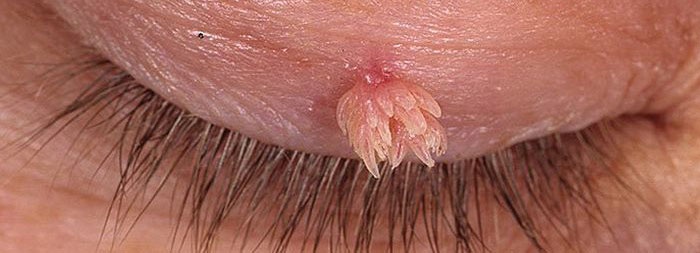
Viiruslikud kondüloomid naistel on erinevad vormid ja mahud. Kuid need näevad sageli välja nagu roosakas-hallid naha väljakasvud, mille suurus ulatub mitme millimeetrini. Reeglina asuvad kondüloomid algstaadiumis üksteisest eraldi, kuid aktiivse paljunemise korral kasvude rakud ühinevad, arenedes tohututeks koosseisudeks, mis on välimuselt võrreldavad lillkapsaga. Naistel on kahte tüüpi kondüloomid:
- terav;
- tasane.

Osutas
Naiste teravakujulised (eksofüütilised) kondüloomid moodustuvad tavaliselt kliitori, päraku, ureetra sissepääsu ümber, väikeste ja väikeste häbememokkade limaskestal. Mõnikord lokaliseeritakse seda tüüpi naiste kondüloomid tupe või ureetra seintel, samuti kubeme piirkondade, reide ja tuharate nahal.

Lame
Emakakaelal moodustuvad lamedad (endofüütilised) kondüloomid, mida on peaaegu võimatu ilma mikroskoobita näha. See funktsioon muudab need palju ohtlikumaks. Õigeaegselt avastatud ja kõrvaldatud endofüütilised tüükad põhjustavad emakakaelavähki. Sellega seoses peaksite regulaarselt läbima günekoloogi uuringud.

Haiguse sümptomid ja tunnused
Reeglina on kõik kondülomatoossed ilmingud kohaliku iseloomuga. Päraku ümber moodustunud kondüloomidega kaasneb selles piirkonnas sügelus ja põletus ning need tekitavad tunde ka võõrkeha olemasolust. Seetõttu kannatavad kogu päeva ja öö sarnaste probleemidega naised kohutava ebamugavuse all, mida põhjustavad kondülomatoosi tunnused.
Haavatud tüükade puhul, mis kasvavad palju suuremateks kehapiirkondadeks, on lisaks ülaltoodud sümptomitele iseloomulik ka vedelik. Sellel on ebameeldiv lõhn ja pideva niiskustunde tõttu on see ebamugav. Kui väljakasvud on riietuse või vahekorra ajal kogemata vigastatud, ilmnevad nahal ärritused ja põletikud.
Endofüütiliste (lamedate) tüükadega ei kaasne tavaliselt mingeid sümptomeid, ainult harvadel juhtudel võib neid täheldada mitte rohke tühjenemine tupest ja sügelus suguelundite piirkonnas. Kondüloomid diagnoositakse nende konkreetse välimuse järgi. Kuid viiruse lamedate esindajatega on olukord mõnevõrra keerulisem, neid ei saa palja silmaga ära tunda. Kui leiate vähimadki haiguse kahtlased tunnused, peate põhjaliku diagnoosi saamiseks pöörduma kogenud arsti poole.
Kuidas ravida tüükad naistel?
Kondüloomi diagnoosimisel peab naine läbima ravikuuri. Need kasvajad kujutavad endast ammendamatut nakkuse reservuaari ja võivad aidata kaasa tõsisemate haiguste tekkele. Suguelundite tüügaste kõige tõhusamate ja laialdasemalt kasutatavate ravimeetodite loend sisaldab:

Kondüloomide ravi rahvapäraste ravimitega
On mitmeid rahvapärased meetodidedendamine. Lihtsaim neist on regulaarselt väljakasvude joodimisega. The ravim kuivab neoplasmid, nii et mõne aja pärast nad ise kaovad. Sama skeemi kohaselt kasutatakse kondüloomide ravis:
- vereurmarohumahl, noored õunad, võilill, ananass, aaloe;
- taruvaigu tinktuur;
- küüslauk või sibul;
- kalanchoe;
- pihlakamarja kompress;
- munavalge.

Kondüloomide ravi põhjused ja tunnused raseduse ajal?
Rasedus põhjustab sageli papilloomiviiruse aktiivsust. Nakkusest mõjutatud naiste nahal ja limaskestadel ilmnevad iseloomulikud koosseisud. Kui kondüloomid ilmnesid varem, siis raseduse taustal nad aktiivselt paljunevad, kasvavad ja suurenevad suuruse ja koguse poolest. See on tingitud asjaolust, et raseduse ajal toimuvad hormonaalse tausta muutused ja immuunsüsteem naised nõrgenevad.
Lapse kandmise ajal tuleks kõik terapeutilised manipulatsioonid, sealhulgas kondüloomide eemaldamine, läbi viia ainult pärast hoolikat kaalumist olemasolev risk ja kasu emale ja lootele. Kaalul pole mitte ainult tulevase ema tervis, vaid ka raseduse säilitamine ja lapse edukas areng. Seda tegurit arvesse võttes tuleks iga kondülomatoosi probleemiga naise ravitaktika välja töötada individuaalselt.
